Brustkrebsvorsorge: Früherkennung rettet Leben
Last Updated on: 14th Juli 2021, 02:02 pm

Rund 5.000 Frauen erkranken hierzulande jedes Jahr neu an Brustkrebs. 1.500 sterben daran. Zumindest Letzteres muss nicht so bleiben. Denn: Je früher Brustkrebs erkannt wird, desto besser stehen seine Heilungschancen. Darum gibt es seit 2014 in Österreich zur Förderung der Gesundheit das kostenlose Brustkrebs-Früherkennungsprogramm “früh erkennen“. Doch gehört zur Brustkrebsvorsorge ein bisschen mehr als “nur“ alle zwei Jahre eine Mammografie durchführen zu lassen.
Was ist Brustkrebs?
Die weibliche Brust besteht aus
- Fett- und Bindegewebe
- Drüsengewebe, das Milch produzieren kann
- Milchgängen
Beim Brustkrebs (Mammakarzinom) handelt es sich um eine bösartige Veränderung des Brustgewebes. Je nach Lokalisation des Tumors unterscheidet man zwischen einem duktalen Karzinom (in den Drüsengängen) und einem lobulären Karzinom (in den Drüsenläppchen). Durchbricht der Krebs das Epithel der Drüsengänge bzw. -läppchen und wächst in die Tiefe, ist er fähig, zu streuen und in anderen Organen Metastasen (Tochtergeschwülste) zu bilden. Doch früh genug erkannt und behandelt hat er zumeist gute Heilungschancen.
Die meisten Mammakarzinome sitzen im oberen äußeren Viertel der Brust.
Wer bekommt Brustkrebs?
Jede 8. Österreicherin sieht sich in ihrem Leben mit der Diagnose Brustkrebs konfrontiert. Somit ist das Mammakarzinom bei Frauen die häufigste Krebserkrankung. Jedenfalls steigt das Risiko, ein Mammakarzinom zu entwickeln, ab dem 45. Lebensjahr merklich an. Daher liegt der Erkrankungsgipfel zwischen dem 55. und 65. Lebensjahr. Wobei sich inzwischen allerdings eine zunehmende Häufung von Brustkrebs bei jüngeren Frauen abzeichnet.
Doch auch Männer sind nicht gänzlich davor gefeit. Obwohl sie deutlich seltener (~1% aller Fälle) von dieser Art Krebs heimgesucht werden.
Warum es zu einem Mammakarzinom kommt, darüber fehlt noch fundiertes Wissen. Allerdings tauchen bestimmte Faktoren überdurchschnittlich oft im Zusammenhang mit Brustkrebs auf:
- eine frühe (vor dem 11. Lebensjahr) Menarche (erste Regelblutung)
- ein spätes Einsetzen der Wechseljahre, d.h. erst nach dem 54. Lebensjahr
- Kinderlosigkeit
- die erste ausgetragene Schwangerschaft nach dem 35. Lebensjahr
- ein Verzicht aufs Stillen
- krankhaftes Übergewicht (Adipositas)
- Bewegungsmangel
- eine mehrjährige Einnahme östrogenhaltiger Hormonpräparate, z.B. gegen Wechseljahrsbeschwerden
- ein regelmäßig erhöhter Alkoholkonsum (Grenze für Frauen: Viertelliter Bier oder Achtelliter Wein täglich)
In manchen Fällen sind Veränderungen im Erbgut (BRCA1- oder BRCA2-Gen) schuld an der Krebsentstehung. Diese Breast Cancer Gene verursachen bei ihren Trägerinnen lebenslang ein wesentlich erhöhtes Risiko für Brust- oder auch Eierstockkrebs. Für eine solche familiäre genetische Vorbelastung spricht, wenn
- mindestens zwei verwandte Frauen 1. Grades (Mutter oder Schwester) an Brust- und/oder Eierstockkrebs erkrankt sind.
- Ein Mammakarzinom bei einer Verwandten 1. Grades vor dem 50. Lebensjahr auftritt.
- ein männlicher Verwandter Brustkrebs entwickelt.
Anzeichen für Brustkrebs
Veränderungen, die auf ein Mammakarzinom hinweisen können, sind
- tastbare Knoten oder Verhärtungen in einer Brust oder Achselhöhle
- Lage- oder Größenveränderungen der Brust (z.B. neu auftretende Asymmetrie)
- Verformungen (z.B. Grübchen, Narben, Einziehungen, Vorwölbungen) einer Brust
- eine eingezogene (“nach innen gedrückte“), verfärbte oder in ihrer Lage/Position veränderte Brustwarze
- Blutungen oder andere Absonderungen aus der Brustwarze
- eine veränderte Textur (z.B. “Orangenhaut“, Ekzem) oder Verfärbungen (z.B. Rötung) der Brusthaut
- Schwellungen in der Achselhöhle oder rund ums Schlüsselbein
- ständige Schmerzen in der Brust oder Achselhöhle
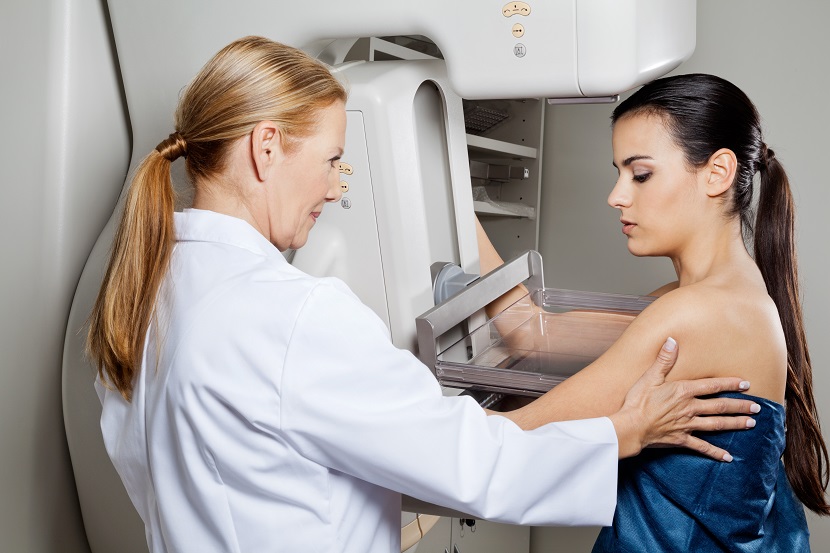
Wozu und wie Brustkrebsvorsorge?
Die Brustkrebsvorsorge zielt auf die möglichst frühzeitige Erkennung und Behandlung bösartiger Veränderungen in der Brust ab. Denn je eher ein Tumor festgestellt wird, desto größer ist die Chance auf Heilung. Das gewährleisten im Fall von Brustkrebs Vorsorgemaßnahmen wie
- die Selbstuntersuchung der Brust.
- die Tastuntersuchung beim Gynäkologen beim jährlichen Routine-Check.
- eine Mammografie (Mammographie, Brust-Röntgen).
- bei sehr dichtem Brustgewebe oder unklarem Befund zusätzlich zur Mammografie ein Ultraschall (Mammasonografie).
- bei unklarem Befund eine Biopsie, d.h. Entnahme einer Gewebeprobe mit einer feinen Nadel zur anschließenden mikroskopischen Untersuchung.
- eventuell eine Galaktografie, d.h. radiologische Darstellung eines Milchganges mithilfe eines Kontrastmittels, um Veränderungen wie z.B. Mikroverkalkungen aufzuspüren.
- ein MRT (Magnetresonanztomogramm) vor allem bei Frauen mit genetisch bedingtem Brustkrebserkrankungsrisiko.
Bei einer begründeten Wahrscheinlichkeit für eine genetische Veranlagung für die Entwicklung von Brustkrebs erbringt ein BRCA-Gentest Klarheit. Dieser zeigt, ob eine Mutation des BRCA1 bzw. BRCA2 vererbt wurde. Wenn ja, ist eine intensivere Brustkrebsvorsorge als üblicherweise notwendig. Sie umfasst im Regelfall eine halbjährliche Tast- und Ultraschalluntersuchung bereits ab dem 25. Lebensjahr. Zusätzlich einmal pro Jahr ein MRT. Und ab dem 35. Lebensjahr eine jährliche Mammografie.
Ab wann Brustkrebsvorsorge?
Eine regelmäßige Selbstuntersuchung, d.h. ein eigenhändiges Abtasten der Brüste als Brustkrebsvorsorge sollte bereits für junge Frauen zur Routine werden. Für Frauen ab dem 40. Lebensjahr am besten zur Pflicht.
Doch sind krankhafte Veränderung des Brustgewebes gerade im Frühstadium, wo sie am besten behandelbar wären, oft noch nicht tastbar. Daher sollten alle Österreicherinnen ab dem Alter von 40 Jahren alle zwei Jahre eine Mammographie als Screening (engl.: screen = Bildschirm, to screen = etwas auf den Bildschirm bringen, d.h. sichtbar machen) als Früherkennungsuntersuchung in Anspruch nehmen. Warum nicht vorher schon? Weil
- die Wahrscheinlichkeit, an Brustkrebs zu erkranken, mit zunehmendem Alter ansteigt.
- das Brustgewebe bei jungen Frauen meist so dicht ist, dass auf den Bildern, die ein Brust-Röntgen liefert, unter Umständen nicht alles zu erkennen ist.
- die Empfindlichkeit des Brustgewebes jüngerer Frauen gegenüber Röntgenstrahlen, die bei der Mammografie zum Einsatz kommen, höher ist.
- ein Risiko, durch wiederholte Röntgenbestrahlungen bei jungen Frauen Brustkrebs auszulösen, nicht völlig ausgeschlossen werden kann.
Brustkrebsvorsorge: Richtiges Abtasten
Ungefähr ab dem 25. Lebensjahr sollten Frauen ihre Brüste einmal im Monat auf eventuelle Veränderungen abtasten. In entspanntem Zustand. Und zwar möglichst jeden Monat am gleichen Zyklustag. Übrigens liegt der beste Zeitpunkt für diese Selbstuntersuchung zwischen dem sechsten und zwölften Tag nach Eintritt der Monatsblutung.
Die Tastuntersuchung sollte immer nach einem bestimmten Schema erfolgen:
- Sich mit angelegten Armen vor den Spiegel stellen und die Brüste betrachten:
- Hat sich die Größe oder Lage verändert?
- Gibt es einen vorher nicht da gewesenen Größenunterschied zwischen rechts und links?
- Ist die Farbe der Brustwarze(n) anders als früher?
- Die Arme mehrfach langsam auf und abheben und dabei die Brustbewegungen beobachten:
- Bewegen sich die Brüste gleichmäßig? Wandern sie z.B. mit nach oben, wenn man die Arme hebt? Oder verzieht sich dabei eine Brust an einer Stelle?
- Stehen die Brustwarzen gleich hoch?
- Wie sind die Hautfalten beschaffen?
- Sind Hauteinziehungen oder Verdickungen vorhanden?
- Beide Brustwarzen nacheinander zwischen Daumen und Zeigefinger drücken und prüfen, ob Flüssigkeit austritt
- Im Stehen Abtasten jeder Brust mit den Fingerspitzen auf verschiedenen Ebenen. Mit kreisenden Bewegungen und unterschiedlichen Druckstärken. Das heißt, die obere Hautpartie mit leichtem, das darunterliegende Gewebe mit mittelstarkem und tiefere Schichten mit festem Druck. Systematisch von oben nach unten oder von außen nach innen zur Brustwarze. Den unteren Bereich der Brüste am besten im Liegen untersuchen.
- Die Achselhöhlen auf spürbar vergrößerte Lymphknoten prüfen.
Mit dieser Art von Brustkrebsvorsorge können Frauen zumindest gröbere Veränderungen erkennen und – wenn solche existieren – Kontakt mit ihrem Frauenarzt aufnehmen. Damit er die notwendigen weiteren diagnostischen Schritte veranlasst. Was die Selbstuntersuchung nicht kann, ist, auch kleinste, nicht tastbare Veränderungen aufzuspüren. Das ist die Domäne der Mammografie.
Brustkrebsvorsorge in Österreich: Programm zur Früherkennung
Das Brustkrebs-Früherkennungsprogramm “früh erkennen“ www.frueh-erkennen.at richtet sich an gesunde Frauen ab 40 Jahren ohne Beschwerden und ohne familiär erhöhtes Risiko. Wesentlichster Bestandteil davon ist das Mammografie-Screening.
Die Entscheidung für das zweijährige Untersuchungsintervall bei diesem Screening beruht auf Empfehlungen internationaler wissenschaftlicher Untersuchungen. Diese erbringen keinen Hinweis auf irgendwelche Vorteile jährlich durchgeführter Mammografien. Im Gegenteil. Denn bei jährlichen Screenings wäre eine Zunahme von falsch positiven Befunden und Überdiagnosen zu befürchten. Wer dennoch rein zur Vorsorge jedes Jahr eine Mammografie haben will, muss deren Kosten selbst tragen.
Die Möglichkeit, jederzeit bei medizinischer Notwendigkeit auf ärztliche Zuweisung hin eine diagnostische Mammografie in Anspruch zu nehmen, bleibt natürlich erhalten. Unabhängig vom Intervall zur letzten Mammografie. Und unabhängig vom Alter. Diese Notwendigkeit besteht bei
- bereits an Brustkrebs Erkrankten
- nach einer Brustkrebserkrankung Nachzubehandelnden
- auftretenden Beschwerden
- einem erhöhten familiären Brustkrebsrisiko: BRCA1- oder BRCA2-Trägerinnen werden in speziellen Vorsorgeprogrammen betreut.
Einmal angemeldet oder teilgenommen bleibt man im Vorsorgeprogramm, solange man das selbst möchte. Wer aus diesem Angebot zur Brustkrebsvorsorge aussteigen will, fordert bei der Telefon-Serviceline 0800 500 181 ein Formular hierzu an oder erledigt die Abmeldung von der Früherkennungsmammografie online.

Teilnahme für 40- bis 44-Jährige
Frauen zwischen 40 und 44 benötigen zur Teilnahme am Früherkennungsprogramm eine Anmeldung. Per gebührenfreier Telefon-Serviceline 0800 500 181 oder online. Sie kann frühestens ab dem 38. Geburtstag erfolgen. Daraufhin erhalten sie – frühestens im Monat ihres 40. Geburtstags – ein Einladungsschreiben zur Information und Erinnerung per Post. Dieses berichtet über den Ablauf der Untersuchung. Doch dient es auch zur Aufklärung über das Nutzen-Risiko-Verhältnis einer Teilnahme am Brustkrebs Screening. Zudem umfasst es die Bekanntgabe der Adressen von Radiologie-Einrichtungen, die qualitätsgesichert Mammografien zur Brustkrebs-Früherkennung anbieten.
Außerdem brauchen die Frauen ihre e-card zwecks Freischaltung für die Früherkennungsmammografie. Ab dann können sie zwecks Terminvereinbarung mit einer am Programm teilnehmenden Radiologie-Einrichtung Kontakt aufnehmen. Und alle zwei Jahre mit Ihrer e-card zur Früherkennungs-Mammografie gehen. Ohne ärztliche Zuweisung. Danach flattert alle 24 Monate ein Einladungsschreiben zur Mammografie ins Haus.
Teilnahme für 45- bis 69-Jährige
Frauen zwischen 45 bis 69 können alle zwei Jahre mit ihrer e-card die Früherkennungs-Mammografie in Anspruch nehmen. Denn die e-card ist automatisch dafür freigeschaltet. Weil Vertreterinnen dieser Altersgruppe den größten Nutzen aus dem Screening ziehen. Es ist weder eine Anmeldung zum Programm noch eine Zuweisung erforderlich. Wohl aber eine Terminvereinbarung beim Radiologen, der die Mammografie durchführen soll.
Wer sich im Alter von 40 bis 44 Jahren noch nicht zum Programm angemeldet hat, erhält im Monat seines 45. Geburtstags den ersten Einladungsbrief. Dann ist ab dem ersten Tag dieses Monats die e-card dafür freigeschaltet. Nach der Vorsorgemammografie folgt alle 24 Monate ein Einladungsbrief.
Teilnahme ab 70
Für Frauen ab 70 gelten die gleichen Bedingungen wie für solche zwischen 40 und 44 Jahren.
Wer ist nicht teilnahmeberechtigt?
Die kostenlose Serviceleistung steht derzeit (Stand: April 2018) Frauen (noch?) nicht zur Verfügung, die bei folgenden Trägern versichert sind:
- Krankenfürsorge für die Beamten der Landeshauptstadt Linz
- Kranken- und Unfallfürsorge für oberösterreichische Landesbeamte
- Krankenfürsorge für oberösterreichische Gemeindebeamte
- Oberösterreichische Lehrer-Kranken- und Unfallfürsorge
- Krankenfürsorgeanstalt für Beamte des Magistrates Steyr
- Krankenfürsorge für die Beamten der Stadt Wels
- Krankenfürsorgeeinrichtung der Beamten der Stadtgemeinde Hallein
- Krankenversicherungsfonds der Beamten der Gemeinde Badgastein
- private Krankenversicherung (ausschließlich)
- ausländische Versicherung
Nicht sozialversicherte Frauen haben die Möglichkeit, bei der für sie zuständigen Gebietskrankenkasse (richtet sich nach dem Bundesland, in dem der Wohnort liegt) eine Sozialversicherungsnummer anzufordern. Dann können auch sie sich fürs Programm anmelden und kostenlos daran teilnehmen. Dieser Weg steht Personen, die ausschließlich bei einer privaten oder ausländischen Krankenversicherung versichert sind, nicht offen. Sie sollten sich bei Ihrem Versicherungsträger erkundigen, welche Optionen einer Früherkennungsuntersuchung zur Brustkrebsvorsorge dieser anbietet.
Mammografie: Ablauf und Dauer
Bei der Mammographie wird nach Ausfüllen eines Fragebogens jede Brust einzeln mit einem speziellen Röntgengerät in zwei oder drei Ebenen durchleuchtet. Um die auf den so angefertigten Röntgenbildern abgelichteten Strukturen räumlich genau zuordnen zu können. Damit möglichst jedes Detail zu erkennen ist, wird dabei zwecks Abflachung jede Brust einzeln während der Prozedur zwischen zwei Kunststoffplatten zusammengedrückt. Das empfinden viele Frauen als unangenehm, manche gar als schmerzhaft.
Die Röntgenaufnahmen dauern einige Minuten. Für die gesamte Untersuchung sollte man rund eine halbe Stunde einplanen.
Da sich die Dichte und Schmerzempfindlichkeit der Brust mit dem Zyklusverlauf ändern, sollte bei Frauen, die sich noch nicht in den Wechseljahren befinden, eine Mammografie am besten zwischen dem 6. und 12. Zyklustag stattfinden. Denn in dieser Phase ist das Brustgewebe besonders gut beurteilbar.
Bei der digitalen Mammografie können im Gegensatz zum herkömmlichen Verfahren die untersuchten Strukturen auf einem Computerbildschirm dargestellt, vergrößert und nachbearbeitet werden.
Wird beim Brust-Röntgen etwas Auffälliges entdeckt oder ist das Brustgewebe sehr dicht, kann der Radiologe zusätzlich eine Ultraschall-Untersuchung durchführen.
Die bei der Mammografie erstellten Röntgenbilder begutachten zwei Radiologen (“Vier-Augen-Prinzip“). Bei unauffälligem Befund ist lediglich nach zwei Jahren die nächste Früherkennungs-Mammografie fällig. Außer es stellen sich in der Zwischenzeit Beschwerden ein. Gibt es einen auffälligen Befund, folgt dessen Besprechung mit dem Radiologen oder Arzt des Vertrauens. Und die Zuweisung zu weiteren Untersuchungen zwecks Abklärung.
Alle am Programm zur Früherkennung von Brustkrebs teilnehmenden Radiologie-Einrichtungen unterliegen laufenden Qualitätsprüfungen und verwenden regelmäßig technisch gewartete, moderne digitale Röntgengeräte. Außerdem verfügen sie über geschulte Mitarbeiter und Fachärzte für Radiologie mit dem Zertifikat “Mammadiagnostik der Österreichischen Ärztekammer“. Um dieses zu erlangen, müssen die Ärzte mindestens 2.000 Befundungen von Mammografie-Aufnahmen und spezielle Schulungen absolviert haben.
Was sieht man bei einer Mammografie?
Auf Bildern einer Mammografie lassen sich Veränderungen wie Zysten, Verkalkungen und Gewächse erkennen. Doch ist die Dignität (gut- oder bösartig) aufgefundener Tumore nicht mit 100-prozentiger Sicherheit beurteilbar. Daher hat zwecks einheitlicher Risikoeinschätzung das American College of Radiology ein System eingeführt, das inzwischen international Anwendung findet. Es heißt “Breast Imaging Reporting and Data System“ (BI-RADS) und erlaubt die Zuordnung von Befunden zu einer von sieben Kategorien. Das System bildet nicht nur für die Einschätzung des Brustkrebsrisikos die Grundlage, sondern auch für die Festlegung der weiteren diagnostischen oder auch therapeutischen Maßnahmen.
| BI-RADS | Beurteilung | Maßnahmen |
| 0 | nicht beurteilbar | weitere bildgebende Verfahren |
| I | normales Erscheinungsbild | Routinekontrollen |
| II | eindeutig gutartige Veränderungen | Routinekontrollen |
| III | mit sehr hoher Wahrscheinlichkeit gutartige Veränderungen, Krebsrisiko < 2 Prozent | nochmalige Untersuchung nach 6 Monaten |
| IV | möglicher Hinweis auf bösartigen Befund | Biopsie + Nachuntersuchung nach 6 Monaten |
| V | hohe Wahrscheinlichkeit für ein Karzinom, Krebsrisiko > 95 Prozent | entsprechendes therapeutisches Vorgehen |
| VI | histologisch gesichertes Karzinom | Operation oder Chemotherapie |
Mammografie: Nutzen & Risiko
Die Mammografie als Screening-Methode ist – auch in Fachkreisen – nicht ganz unumstritten. Denn sie birgt außer einigen Vorteilen auch manche Nachteile. Das kann Frauen in ihrer Entscheidung, ob sie an der vorsorglichen Mammografien teilnehmen sollen, verunsichern. Sie fürchten, das Brust-Röntgen konnte ihrer Gesundheit schaden.
Argumente, die für eine Mammografie zur Früherkennung von Brustkrebs sprechen, sind:
- Mit ihrer Hilfe kann Brustkrebs früher erkannt werden, auch wenn sie seine Entstehung nicht zu verhindern vermag. Ein früh erkannter Brustkrebs erlaubt oft eine schonendere Behandlung als ein später erkannter.
- Ein unauffälliger Mammografie-Befund beruhigt.
Doch gibt es auch drei mögliche “ Fehler“, die bei der Mammografie vorkommen können:
- ein falsch positiver Befund: Eine in der Mammografie erkannte Auffälligkeit stellt sich bei weiterführenden Untersuchungen als harmlos heraus. Also quasi ein Fehlalarm.
- ein falsch negativer Befund: Selten, aber doch zeigt sich weder in der Mammografie noch im Ultraschall ein Tumor, obwohl einer vorhanden ist.
- eine Überdiagnose: Das Mammografie-Screening findet ein Mammakarzinom, das dann natürlich auch behandelt wird. Auch wenn der Krebs zu Lebzeiten der Patientin keine Probleme bereitet bzw. die Gesundheit beeinträchtigt hätte. Das heißt, es kommt zu einer Übertherapie (unnötige, aber ev. belastende Behandlung).
Zudem gilt zu beachten: Auch in den Zeiträumen zwischen den Früherkennungsuntersuchungen können sich Tumore bilden. Abgesehen davon stellen unklare mammografische Befunde eine psychische Belastung dar.
Und: Die Mammografie ist eine Röntgenuntersuchung, also mit einer gewissen Strahlenbelastung verbunden. In der Höhe von einem 4 Stunden Flug oder einem einwöchigen Urlaub im Hochgebirge. Zudem beschränkt sie sich dank moderner Geräte und strenger Qualitätsvorgaben auf das Mindestmaß.
Auf jeden Fall sollten Frauen über all diese Vor- und Nachteile der Vorsorgeuntersuchung Bescheid wissen. Um selbst oder gemeinsam mit ihrem Arzt zu entscheiden, ob sie an dieser Maßnahme zur Brustkrebsvorsorge teilnehmen möchten oder nicht.
Diagnose Brustkrebs: was nun?
Die Behandlung von Brustkrebs richtet sich nach seinem Stadium. Das heißt, einerseits nach seiner Größe, eventuell bereits erfolgten Streuung in Lymphknoten oder Metastasenbildung, Klassifikation bezüglich Bösartigkeit (Grading) und Hormonabhängigkeit. Andererseits nach dem Alter der Patientin. Meist kommt eine Kombination verschiedener Therapien zur Anwendung.
Vorrangiges Ziel ist, den Tumor in der Brust vollständig zu entfernen. Das ist dank ausgefeilter chirurgischer Methoden sehr häufig brusterhaltend möglich. Andernfalls, z.B. wenn das Gewächs zu groß ist, kann eine Brustamputation (Mastektomie) notwendig sein. Bei dem Eingriff wird auch ein möglicher Befall der Lymphknoten in den Achselhöhlen untersucht. Anschließend verhilft oft die plastische Chirurgie zu einer Brustrekonstruktion (Wiederherstellung der Brust).
Zusätzliche Behandlungsmethoden wie eine Strahlentherapie oder Chemotherapie (entscheidet sich anhand des histologischen Befundes) sollen das Wachstum der Krebsgeschwulst stoppen und eine Ausbreitung von Tumorzellen (Metastasierung) im Körper verhindern.
Da bei rund Dreiviertel aller bösartigen Brusttumoren Geschlechtshormone (v.a. Östrogene) ihr Wachstum fördern, ist in diesen Fällen eine Hormontherapie angezeigt.
Auch eine Immuntherapie kann zum Einsatz kommen. Hierbei unterstützen bestimmte Substanzen das Abwehrsystem im Kampf gegen die Krebszellen.

