Keratokonus: Symptome, Erkennung & Behandlung
Last Updated on: 1st Juni 2022, 04:08 pm

Immer schlechter und verschwommen sehen trotz neu angepasster Brille oder Kontaktlinsen? Dahinter kann ein Keratokonus stecken. Wie es zu einer solchen kegelförmigen Verformung der Hornhaut der Augen kommt, wie man sie erkennt und welche Behandlungsmöglichkeiten es gibt – alle Informationen findest du in unserem Ratgeber!
Was bedeutet Keratokonus?
Normalerweise rundet sich die durchsichtige Hornhaut (Kornea, Cornea) des Auges wie die Oberfläche einer Kugel. Auf diese Weise bringt sie genügend Brechkraft auf um gemeinsam mit der Augenlinse auf der Netzhaut exakt abzubilden, was man sieht – wir sehen also scharf.
Im Bereich der Hornhaut kann es jedoch zu Problemen und Erkrankungen kommen (z.B. Hornhautverkrümmung), die die Sehleistung beeinträchtigen. Bei einem Keratokonus (Hornhautkegel) wölbt sich die Hornhaut nach vorne, so dass sie eine Kegelform annimmt und zunehmend vom Auge absteht. Schätzungsweise einer von 2000 Menschen ist von dieser Erkrankung betroffen. Sie tritt zudem bei Männern deutlich häufiger auf als bei Frauen.
Wie entsteht ein Keratokonus?
Zu Beginn der Erkrankung kommt es zunächst zu einer Ausdünnung der Hornhaut an einigen Stellen. Daraufhin bewirkt der Augendruck, der im inneren des Auges vorherrscht, dass sie sich vorwölbt (Hornhautektasie). So entsteht ein Hornhautkegel, der symmetrisch sein kann, aber nicht muss. Schreitet der Prozess fort, verformt sich die Kornea oft unregelmäßig. Die Erkrankung betrifft in der Regel beide Augen, kann aber zeitversetzt und schwach ausgeprägt auftreten.
Warum der Prozess der Hornhautverdünnung stattfindet, ist noch unbekannt. Doch scheinen möglicherweise für den Umbau des Gewebes verantwortliche Enzyme aus dem Gleichgewicht zu geraten, sodass sie die Hornhaut zerstören. Oder freie Radikale könnten für einen sehr verfrühten programmierten Zelltod sorgen.
Ähnliche Veränderungen finden bei einer anderen krankhaften Ausbuchtung der Kornea statt, beim sogenannten Keratoglobus. Dabei handelt es sich um eine kugelförmige Vorwölbung inklusive Verdünnung der Hornhaut, die ebenso meist beidseitig und in unterschiedlicher Ausprägung auftritt.

Wie bekommt man einen Keratokonus? Ursachen
Warum ein Keratokonus entsteht, konnte die Forschung trotz intensiver Forschungen bislang noch nicht wirklich klären. Doch werden mehrere Faktoren als Auslöser diskutiert. Wie etwa:
- eine erbliche Veranlagung, da die Krankheit zum Teil familiär gehäuft auftritt. Auch gibt es einige Gene, die zur Verdünnung der Kornea führen dürften.
- eine Dauerbelastung der Hornhaut, wie z. B. durch übermäßiges Augenreiben.
- Augenleiden, wie etwa die Keratokonjunktivitis vernalis (allergisch bedingte Binde- und Hornhautentzündung).
- bestimmte Erkrankungen, wie z. B. die Neurodermitis oder Schilddrüsenfunktionsstörungen.
- erbliche Syndrome wie z. B. das Down Syndrom (Trisomie 21), Turner-Syndrom (Monosomie X), Marfan-Syndrom u.a.m.
Manche Forscher vermuten auch eine Stoffwechselstörung, Abweichung der chemischen Zusammensetzung der Kornea, Infektion oder Schwächung des Kollagens als mögliche Ursachen, doch gibt es hierfür noch keine wissenschaftlichen Beweise oder verlässliche Studien.
Welche Symptome verursacht ein Keratokonus?
Die Hornhautveränderungen führen zu Symptomen wie:
- einer schnell zunehmenden Kurzsichtigkeit (Myopie)
- verschwommenem, verzerrtem Sehen, das sich mit dem Fortschreiten der Erkrankung zunehmend verschlechtert
- beeinträchtigtem Dämmerungs- und Nachtsehen
- Doppelbildern bzw. Mehrfachsehen
- einer Wahrnehmung von Halos, d.h. Lichtringen oder Sternen um Leuchtquellen, Schatten, die Gegenstände zu umgeben scheinen (Ghosting, Geisterbilder) oder Schlieren beim Lesen von Buchstaben
- erhöhter Lichtempfindlichkeit und Blendung
- trockenen Augen und Augenirritationen
- übermüdeten Augen und Gesichtsmuskeln
- einer Kontaktlinsenunverträglichkeit im fortgeschrittenen Stadium mit Verlust oder regelmäßiges Verrutschen der Kontaktlinsen
Wenn beide Augen einen Keratokonus aufweisen, was häufig der Fall ist, können die Symptome bei jedem Auge unterschiedlich sein. Die Beschwerden beeinträchtigen Alltagshandlungen wie z. B. Autofahren, Arbeiten am Computer, Fernsehen oder Lesen.
Die voranschreitende Abnahme der Sehfähigkeit kommt durch Veränderungen im Gewebe wie Faltungen in der inneren Kornea, Rissen an den äußeren Hornhautschichten und Vernarbungen an der Konusspitze zustande. Aufgrund der raschen Entwicklung lässt sich die Abnahme der Sehleistung kaum durch Brillen oder Kontaktlinsen kompensieren. Die ständig schwankenden Sehleistungen beeinträchtigen die Konzentration und können Kopfschmerzen verursachen.
Reißt gar die Descemet-Membran an der Hornhautinnenseite ein, gelangt Kammerwasser in die Kornea. Dadurch kann diese rapide anschwellen, was eine plötzliche arge Verschlechterung des Sehens und Schmerzen bewirkt. Dann spricht man von einem akuten Keratokonus, der meist eine Operation unumgänglich macht. Zudem: Ist die Hornhaut nur noch sehr dünn, genügt ein Schlag aufs Auge, damit sie platzt.

Wie verläuft ein Keratokonus?
Beim Keratokonus wird die Hornhaut zunehmend aus- und vorgewölbt. Jedoch in individuell unterschiedlicher Geschwindigkeit und Ausprägung. Dieser Prozess kann sowohl in Schüben als auch fließend verlaufen.
Die ersten Symptome können prinzipiell in jedem Alter auftreten, meist zeigt sich die Erkrankung aber im zweiten bis dritten Lebensjahrzehnt. Sie entwickelt sich oft zunächst schnell, dann immer langsamer, bis – zwischen dem vierten und fünften Lebensjahrzehnt – ein Stillstand eintritt. Der Verlauf ist von Mensch zu Mensch verschieden. Somit kann man die Krankheit nur schwer in Stadien einteilen, auch wenn es hierzu verschiedene Ansätze gibt.
Welche Formen von Keratokonus gibt es?
Beim Keratokonus unterscheidet man zwischen zwei verschiedenen Formen: Bei der viel häufigeren Forme Fruste bleibt die Krankheit in einem frühen Stadium stehen, in dem sich noch nicht die volle Konusform entwickelt hat. Diese Form ist von ihren Symptomen her kaum von einer normalen Hornhautverkrümmung unterscheidbar. Daher wird sie häufig nur zufällig bei einer sorgfältigen augenärztlichen Kontrolle entdeckt. Die Sehleistung lässt sich in diesem Fall per Brille oder Kontaktlinse korrigieren. Bleibt die Forme Fruste stabil, muss sie nicht weiter behandelt werden. Trotzdem sind regelmäßige Kontrollen beim Augenarzt notwendig, um die Entwicklung zu beobachten.
Die progressive Form des Keratokonus ist seltener, aber leider auch gefährlicher. Sie verläuft aggressiv und bewirkt eine fortschreitende Vorwölbung und damit Verkrümmung der Hornhaut, genannt Astigmatismus. Dadurch wird die Korrektur mittels Brille immer schwieriger. Somit werden harte Kontaktlinsen erforderlich, die Druck auf die Hornhaut ausüben und Unebenheiten ausgleichen. Sie können eine gute Korrektur bis hin zur maximalen Sehkraft erreichen. Nimmt die Vorwölbung der Kornea weiter zu, sitzen die Kontaktlinsen jedoch nicht mehr stabil und können herausfallen. Es kommt zu einer Unverträglichkeit. Zudem wird die Hornhaut unterhalb des Zentrums immer dünner und vernarbt, was die Sehschärfe unwiederbringlich verschlechtert.
Wie erkennt man einen Keratokonus? Diagnose
Ein Keratokonus bewirkt üblicherweise eine Kurzsichtigkeit und einen irregulären Astigmatismus. Daher berichten Patienten dem Augenarzt bei der Erhebung der Krankengeschichte meist, dass sie unscharf oder schlechter als früher sehen. Zudem stellt sich oft heraus, dass sich diese beeinträchtigte Sehfähigkeit nicht mittels Anpassung neuer Brillen nicht vollständig korrigieren lässt. Daher kann bei anschließenden Sehtests mit Sehhilfen typischerweise keine ideale Sehschärfe erreicht werden.
Einen fortgeschrittenen Keratokonus erkennt der Augenarzt bereits mit der Spaltlampe. Unter diesem Hornhautmikroskop sieht er Veränderungen der Hornhautstruktur wie z. B. Vorwölbungen, Verdünnungen, Narbenbildungen an der Kegelspitze, dort manchmal auch einen gelbbraunen bis grünbraunen Fleischer’schen Ring durch eisenhaltige Einlagerungen sowie eventuell als Vogt’sche Spaltlinien bezeichnete Dehnungsstreifen oder Stippchen. Oder der Hornhautkegel ist von der Seite sogar schon mit bloßem Auge sichtbar.

Welcher Test bei Keratokonus?
Um einen Keratokonus bereits im Frühstadium zu diagnostizieren, reichen gängige Untersuchungsmethoden wie die Bestimmung der Krümmung der Hornhautvorderfläche und der zentralen Hornhautdicke allein nicht aus. Hierzu ist nämlich eine Untersuchung der Hornhautoberfläche und Hornhautrückfläche, Messung der Hornhautdicke (Pachymetrie) und eventuell eine Zellzahlbestimmung des Endothels angesagt, um einen Keratokonus sicher festzustellen.
Neuere Untersuchungsmethoden ermöglichen eine frühzeitige Diagnose. Wie etwa die computergestützte Hornhauttopographie Dabei erfasst ein Gerät namens Keratograph die Beschaffenheit der Hornhaut, somit auch ihre Dicke sowie eventuell vorhandene Verdünnungen und Höhenveränderungen. Das Verfahren erstellt ein farbiges Höhenrelief der Hornhaut. Liegt ein Keratokonus vor, treten hier typische Wölbungsmuster auf, womit die Diagnose gesichert ist.
Zum Messen der Hornhautradien, zur Erfassung der Oberflächenstruktur und Anpassung von Kontaktlinsen nutzt der Augenarzt ein Ophthalmometer (Keratometer) bzw. Keratoskop (Placido-Scheibe). Weiters kommt als Diagnoseverfahren die Skiaskopie zur Anwendung. Bei ihr bestimmt der Augenarzt die Brechkraft des Auges per Schattenprobe mit einem speziellen Augenspiegel.
Dabei beobachtet der Arzt typischerweise einen “Fischmauleffekt“, also einen irregulären Verlauf der Brennlinien. Auch kann er eine optische Kohärenztomografie vornehmen, bei der ein bildlicher Querschnitt des vorderen Augenabschnitts erstellt wird. Oder eine dreidimensionale Analyse der gesamten Hornhaut per Scheimpflugkamera.
Keratokonus – was tun? Therapie
Die Hornhaut-Erkrankung ist zwar nicht heilbar, durch die Behandlung lassen sich jedoch Spätfolgen vermeiden, der Sehfehler korrigieren oder zum Teil auch die kegelartige Hornhautverformung therapieren. Dabei richtet sich die Behandlung des Keratokonus nach der Schwere der Symptome.
Je nach Beschaffenheit des Keratokonus stehen Brillen, Kontaktlinsen, ein Crosslinking, ins Auge eingesetzte Ringe oder Linsen, sowie als letztes Mittel die Hornhauttransplantation zur Wahl. Auch kann der Arzt in bestimmten Fällen verschiedene Behandlungen – simultan oder konsekutiv – kombinieren. Beispielsweise setzt er nach einem Collagen Crosslinking später eine torische Linse ins Auge, um die Fehlsichtigkeit zu korrigieren.
Keratokonus Therapie: Brillen
Den Sehverlust durch einen Keratokonus in frühem Stadium, also in leichter Ausprägung, kann mit Brillengläsern korrigiert werden. Mit fortschreitender Erkrankung geht das allerdings nicht mehr, weil dann eine Brille nicht mehr imstande ist, ein akzeptables Sehvermögen zu gewährleisten.
Keratokonus Therapie: Kontaktlinsen
Ist ein ausreichendes Sehvermögen mit weichen Linsen erzielbar, kommen meist diese zur Anwendung. Doch auch sie können – ebenso wie Brillen – nur regelmäßige und gleichförmige Sehfehler korrigieren.
Formstabile, d.h. harte Kontaktlinsen hingegen gleichen durch ihre Form Unregelmäßigkeiten der Hornhautoberfläche auch bei fortgeschrittenem Keratokonus aus, sodass sie ein besseres Sehvermögen erzielen. Nimmt die Hornhaut zu sehr eine Kegelform an, finden aber auch maßangepasste Keratokonuslinsen keinen Halt mehr und fallen leicht heraus. Zudem kann eine harte Linse nicht mehr helfen, wenn Narben und damit Trübungen der Hornhaut vorhanden sind.
Leidet der Tragekomfort bei formstabilen Kontaktlinsen zu sehr, können im Frühstadium auch sogenannte Hybride alias Januslinsen zum Einsatz kommen. Allerdings erfordert diese Kombination aus zentralem formstabilem Kern und weichem Rand eine aufwändige Herstellung und geschickte Handhabung und gewährleistet keine optimale Sauerstoffversorgung der Hornhaut. Als Alternative kommt ein Huckepack-System alias Add-on-Linsen infrage, mit unter der harten Kontaktlinse getragener weicher, hochsauerstoffdurchlässiger Trägerlinse.
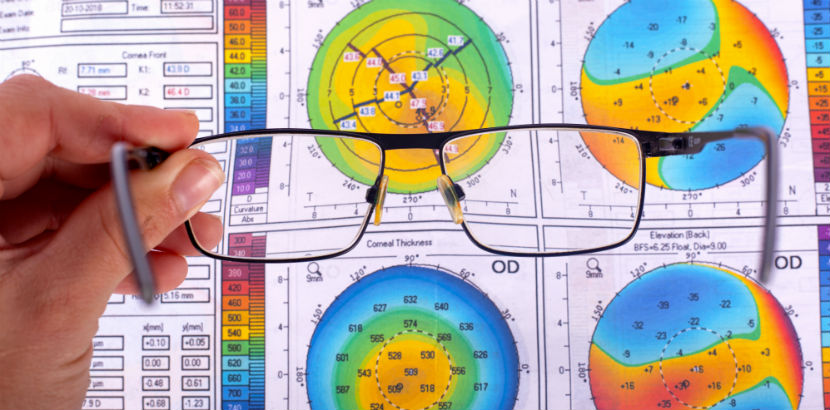
Außer formstabilen Linsen eignen sich Sklerallinsen, die ohne Kontakt zur Hornhaut der Lederhaut (Sklera, Augenweiß) aufsitzen, zur Korrektur einer fortgeschrittenen Verformung. Wobei sie aufgrund ihres großen Durchmessers, der 15 bis 18 Millimeter beträgt, die unregelmäßige Hornhaut komplett überbrücken können.
Wie lange die Kontaktlinsenkorrektur möglich ist, richtet sich danach, ob sie ein ausreichendes Sehvermögen gewährleistet und wie verträglich die Linsen sind. Letzteres hängt davon ab, ob sie optimal angepasst wurden. Und von der Geduld der Linsenträger, denn es dauert, bis sich die Hornhaut an den Fremdkörper gewöhnt hat. Denn der kann zu verstärktem Tränenfluss, Reizungen und Rötungen des Auges führen.
Keratokonus Therapie: Linsenimplantation
In bestimmten Fällen kann der Augenarzt auch eine Linsenimplantation vornehmen. Dabei setzt er eine torische, d.h. senkrecht zueinander stehende, unterschiedliche Brechwerte aufweisende, Kunstlinse in das Auge ein, die die Hornhautverkrümmung ausgleicht und das Sehvermögen verbessert. Die Alterserkrankung grauer Star wird ähnlich behandelt, wobei im Fall der Keratokonustherapie die körpereigene Linse erhalten bleibt.
Keratokonus Behandlung: Crosslinking
Beim Cornea Collagen Crosslinking alias Quervernetzung der Hornhaut wird Riboflavin (Vitamin B2) auf die Hornhaut per Augentropfen aufgetragen. Dann erfolgt eine Bestrahlung der Hornhaut mit UV-A Licht. Sie lässt das Riboflavin mit dem Kollagen im Bindegewebe des Hornhautstromas reagieren. Daraufhin bilden sich dort neue Quervernetzungen (Crosslinks), die die Kornea verstärken. Somit wird die Hornhaut steifer und verformt sich kaum noch. Der Prozess der Wölbung und Verdünnung der Hornhaut verlangsamt sich oder kommt sogar zum Stillstand. Auch kann im Bestfall der Hornhautkegel abflachen. Doch lässt sich nicht voraussagen, was davon genau im Einzelfall eintreten wird.
Diese wiederholbare Methode soll das Fortschreiten des Keratokonus verlangsamen bis anhalten, kann aber bereits abgelaufene Veränderungen nicht rückgängig machen. Auch bewirkt sie meist keine Verbesserung der Sehschärfe, sodass weiterhin Sehbehelfe erforderlich sind, wobei die Brillenstärke für mehrere Wochen schwanken kann. Und das Verfahren kann Schmerzen für einige Tage verursachen.
Jedenfalls ist es ratsam, das Crosslinking durchzuführen, wenn der Keratokonus noch nicht allzu sehr ausgeprägt ist. Auch sollte die Hornhautdicke mehr als 400 Mikrometer betragen. Somit eignet sich das Verfahren hauptsächlich für jüngere Menschen mit wenig fortgeschrittenem Keratokonus.
Keratokonus Behandlung mit Laser
Bei einer LASIK Laser-Augenoperation werden Teile der Hornhaut abgetragen, um die Brechkraft zu verändern und eine bessere Sehleistung zu erzielen. Da die Hornhaut durch einen Keratokonus ohnehin schon verdünnt ist, ist das Augen lasern in der Regel nicht ratsam. Krankhafte Hornhautveränderungen sowie eine zu dünne Hornhaut sind strenge Kontraindikationen (Ausschlussgründe) für das Augenlasern.
In seltenen Fällen kommt aber auch dieses Verfahren zur Verbesserung der Sehkraft zum Einsatz. Ist ein Keratokonus stabil, etwa nach erfolgtem Crosslinking und mehreren Monaten Beobachtung, kann eine topographiegeführte PRK alias photorefraktive Keratektomie unter Umständen eine Therapieoption sein.

Keratokonus Behandlung: intrakorneale Ringe
Eine weitere Therapieoption bei stabilem Keratokonus, sofern die Hornhautdicke mindestens 450 Mikrometer beträgt und keine Hornhautnarben vorliegen, sind sogenannte intrakorneale Ringsegmente (ICRS). Diese dünnen Kunststoffringe, meistens in Halbmondform, setzt der Augenarzt in die mittlere Schicht der Hornhaut ein. Somit flacht die Hornhaut ab und es ändern sich die Hornhautform und Position des Konus.
Auf diese Weise wird die Hornhaut gestärkt, sodass im Bestfall alle durch die Erkrankung hervorgerufenen Unregelmäßigkeiten beseitigt werden. In der Folge kommt es zu einer Korrektur der Kurzsichtigkeit und damit Verbesserung der Sehschärfe. Doch können nach der Implantation verbleibende Sehschwächen weiterhin das Tragen von Kontaktlinsen oder Brillengläsern notwendig machen.
Eine etwas neuere Behandlungsform in der Hornhaut-Chirurgie ist das Vollring-Implantat MyoRing. Aufgrund der geschlossenen Form sind bei diesem Implantat keine Nähte notwendig. Diese Methode kann ebenfalls mit Crosslinking kombiniert werden. Studienergebnisse sind vielversprechend, dass der MyoRing den Verlauf der Krankheit stoppen und die Sehleistung verbessern kann. In vielen Fällen kann diese Behandlungsform anstatt einer Hornhauttransplantation verwendet werden.
Keratokonus Behandlung: Hornhauttransplantation
Bei einer stark verformten Hornhaut, bei der andere Methoden nicht mehr greifen, um eine ausreichende Sehschärfe zu erreichen bzw. eine Versorgung mit intra-cornealen Implantaten nicht mehr möglich ist, bleibt als letzter Ausweg eine Keratoplastik (Transplantation). Das bedeutet, der Augenarzt tauscht die Hornhaut des Patienten entweder komplett (perforierende, d.h. durchgreifende Keratoplastik) oder teilweise (lamelläre, d.h. schichtweise Keratoplastik) gegen die Kornea eines toten Spenders aus.
Da die Hornhaut so gut wie keine Gefäße enthält, hat das Immunsystem des Empfängers meist keine Probleme mit dem transplantierten Fremdgewebe. Sodass eine Gabe von Immunsuppressiva, wie sie sonst nach Organtransplantationen üblich ist, entfällt. Lediglich Augentropfen sind danach für mehrere Monate anzuwenden.
Diese Operation wird mithilfe moderner Laserverfahren durchgeführt. Diese ermöglichen eine ideale Schnittführung, sodass die äußere Schicht der Hornhaut ersetzt wird und weiter innen liegende, gesunde Schichten erhalten bleiben. Oder die krankhaft veränderte Kornea wird ausgestanzt, sodass ein minimaler Rand verbleibt, und das ausgeschnittene Hornhautstück wird durch gesundes Spendergewebe ersetzt und vernäht.
Der Heilungsprozess nach einer Hornhauttransplantation kann bis zu zwei Jahre dauern und meistens müssen danach wieder spezielle Kontaktlinsen getragen werden. Daher wird nicht vorschnell operiert, sondern vor allem, wenn
- die Hornhaut vernarbt oder rasch dünner wird.
- das Sehvermögen trotz Anwendung starker Kontaktlinsen schlecht ist.
- Kontaktlinsen nicht mehr getragen werden können, weil sie z. B. ständig herausfallen, oder nicht vertragen werden.
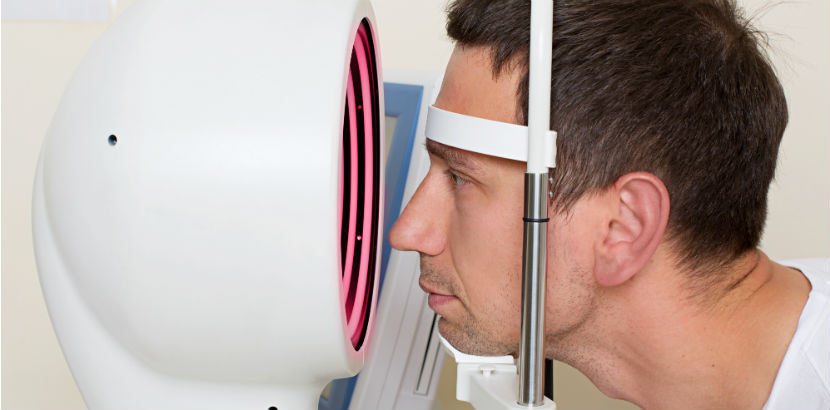
Keratokonus: Was zahlt die Krankenkasse?
Für eine Hornhauttransplantation übernehmen die gesetzlichen Krankenkassen in der Regel die Kosten. Denn dann ist die Sehkraft üblicherweise schon so stark beeinträchtigt, dass der Eingriff unbedingt nötig ist. Ansonsten hängt es vom Einzelfall ab, ob und welche Zuschüsse sie leisten. Daher ist es ratsam nachzuhaken.
Auch bei einer privaten Krankenversicherung sollte man nachfragen, falls man eine hat. Denn oft müssen Brillen bzw. Kontaktlinsen immer wieder an die sich rasch verändernden Sehwerte angepasst und daher erneuert werden bzw. sind mehrere Sehbehelfe notwendig, um ständige Schwankungen der Sehstärke auszugleichen. Zuschüsse für Sehhilfen sind hier eine wichtige Entlastung.
Welcher Arzt bei Keratokonus? Empfohlene Spezialisten!
Beim Keratokonus handelt es sich um eine eher seltene Augenerkrankung. Daher bieten nicht alle Augenärzte die entsprechenden Therapien an. Wer von erfahrenen Experten auf dem neuesten Stand der Forschung behandelt werden möchte, sollte sich an einen Keratokonus Spezialisten wenden. Hier findest du einige der führenden Augenärzte und Hornhaut-Chirurgen in ganz Österreich!
Dr. Reza Fazeli – Keratokonus Wien
Dr. med. univ. Reza Fazeli ist Wahlaugenarzt und -Augenchirurg. Dank seiner langjährigen Erfahrung ist der richtige Ansprechpartner bei einer Hornhauttransplantation und berät dich gern bei Fragen zu der optimalen Therapie. Auch das Crosslinking steht als Behandlungsform zur Wahl.
Kontakt: Dr. Reza Fazeli, 1220 Wien
Dr. Michael Radda Keratokonus Wien
Als Spezialist für Augenchirurgie hilft Prof. Dr. Michael Radda Patienten bei der Wiederherstellung ihrer Sehleistung durch Transplantationen, ebenso wie Laseroperationen oder Eingriffen bei grauem bzw. grünem Star. Das Augenzentrum von Dr. Radda findest du im 19. Wiener Bezirk.
Kontakt: Prof. Dr. Michael Radda, 1190 Wien
Dr. Albert Daxer – Keratokonus Niederösterreich
Univ.-Doz. Dr. Albert Daxer ist Spezialist für moderne Behandlungsmöglichkeiten des Keratokonus. In seiner Praxis bietet er Patienten sämtliche Leistungen der modernen Augenchirurgie und -Heilkunde auf diesem Gebiet. Das Behandlungsschema der Wahl ist dabei das Keralux Crosslinking, gefolgt von der Implantation des MyoRing (CISIS). Sollte die Krankheit bereits zu weit fortgeschritten sein, führt Dr. Daxer zudem Hornhauttransplantationen durch.
Kontakt: Univ.-Doz. Dr. Albert Daxer, 3370 Ybbs an der Donau
Dr. Navid Ardjomand – Keratokonus Graz
Univ.-Doz. Dr. Navid Ardjomand leitet das Sehzentrum für Augenlaser & Augenchirurgie. Gemeinsam mit seinem Team behandelt er hier zahlreiche Augenerkrankungen wie Alterssichtigkeit, Grauer Star oder Hornhautverkrümmungen. Zum Angebot des Augenzentrums zählen auch die Corneal-Crosslinking-Methode, topographiegesteuerte Lasereingriffe, sowie die Implantation von intrakornealen Ringsegmenten.
Kontakt: Univ.-Doz. Dr. Navid Adrjomand, 8010 Graz
CISIS Keratoconus Centre – Keratokonus Linz
Das Keratokonus Zentrum CISIS verbindet die zwei modernsten Behandlungsformen für die degenerative Erkrankung: das Keralux Crosslinking sowie die MyoRing Implantation. Durch die Spezialisierung auf diese Therapieformen kann beste Qualität für Patienten gewährleistet werden. CISIS betreibt zudem Standorte in Wels und Ybbs.
Kontakt: CISIS Keratoconus Centre, 4020 Linz
Dr. Paul Jirak – Keratokonus Linz
Dr. Paul Jirak war über lange Zeit Leiter der Hornhautambulanz am Krankenhaus der Barmherzigen Brüder Linz und ist daher besonders erfahren in Behandlungsmethoden für Erkrankungen der Hornhaut. Zu seinen Schwerpunkten zählen das Crosslinking (CXL), Intracorneale Ringsegmente und Ringe (Keraring, INTACS, CISIS, Ferrara-Ringe) sowie Transplantationen der Hornhaut.
Kontakt: Dr. Paul Jirak, 4020 Linz
Dr. Klaus Miller – Keratokonus Innsbruck
Dr. Klaus Miller leitet gemeinsam mit seinem Team eine moderne Tagesklinik für Augenchirurgie. In der Klinik kannst du vor Ort einen Termin für Crosslinking vereinbaren. Zu den Leistungen der Praxis zählen zudem Vorsorgeuntersuchungen, Diagnostik auf dem neuesten Stand der Technik, sowie die Anpassung von Brillen.
Kontakt: Dr. Klaus Miller, 6020 Innsbruck

