Altersbedingte Makuladegeneration: Symptome, Ursachen und Therapie
Last Updated on: 27th April 2020, 11:51 am

Beim Lesen erscheinen Buchstaben undeutlich. Und für viele Tätigkeiten braucht man mehr Licht. So kündigt sich oft eine Makuladegeneration an. Leider bleibt sie oft lange unbemerkt. Eine frühzeitige Erkennung ist aber unabdingbar, um so viel Sehvermögen wie möglich zu erhalten. Welche Ursachen es für die altersbedingte Makuladegeneration gibt und wie die Therapie aussieht, erfährst du hier.
Makuladegeneration – was ist das?
Die altersbedingte Makuladegeneration (AMD) ist eine Erkrankung des Auges, die meist im höheren Lebensalter eintritt. Bei der AMD sterben Zellen im zentralen Bereich der Netzhaut, der Makula, ab. Dadurch geht die Sehfähigkeit im Zentrum des Gesichtsfeldes teilweise oder gänzlich verloren. Im fortgeschrittenen Stadion sehen Betroffene in der Mitte ihres Sichtfeldes einen grauen Fleck. Die restliche Netzhaut bleibt dabei intakt. Darum ist die Erkennung von Lichtkontrasten und Umrissen weiterhin möglich. Eine AMD führt daher trotz zunehmenden Sehverlusts nicht zu einer vollständigen Erblindung.
Wozu dient die Makula?
Der gelbe Fleck, auch macula lutea oder kurz Makula genannt, liegt in der Mitte der Netzhaut (Retina), die den Augapfel als innerste Schicht auskleidet. In der Makula befinden sich in hoher Dichte Zapfen, das sind für die Farbwahrnehmung zuständige Sinneszellen. Die Makula ist für die Sehfähigkeit von zentraler Bedeutung. Denn alles, was unsere Augen fixieren, wird an dieser nur wenige Quadratmillimeter großen Stelle abgebildet.
Daher ist die Makula der Ort des schärfsten Sehens. Unverzichtbar für so wichtige Sehleistungen wie das Unterscheiden von Farben und feinen Details, das Erkennen von Gesichtern und Gesichtsausdrücken, das Lesen, Fernsehen, Autofahren sowie scharfe Sehen in der Ferne etc. Der Rest der Netzhaut enthält viel mehr Stäbchen als Zapfen. Das sind sehr lichtempfindliche Sinneszellen, die vor allem der Erfassung von Umrissen und Hell-Dunkel-Kontrasten dienen.
Makuladegeneration erkennen: Symptome
Altersbedingte Makuladegeneration
Da die Erkrankung vor allem bei Menschen höheren Alters auftritt, ist meistens von der altersbedingten Makuladegeneration (AMD) die Rede. Sie ist in den westlichen Industrieländern der häufigste Grund für schwere Beeinträchtigungen der Sehkraft nach dem 50. Lebensjahr. Jährlich erkranken hierzulande bis zu 4.000 Menschen neu daran. Dank der steigenden Lebenserwartung ist in Zukunft mit einer deutlichen Zunahme zu rechnen. Die Krankheitszeichen variieren individuell stark und sind unter anderem davon abhängig, welche Form (trocken oder feucht) der AMD vorliegt.
Eine Makuladegeneration erkennt man anfangs meist daran, dass beim Lesen die Mitte des Schriftbildes verschwimmt. Buchstaben und Wörter werden immer weniger gut erkennbar. Mit Fortschreiten der Erkrankung verschlechtert sich zunehmend das Sehen im Zentrum des Gesichtsfelds. Bis man dort nur noch einen dunklen Fleck wahrnimmt und das Lesevermögen völlig verliert. Meist befällt die AMD zunächst nur ein Auge, später aber oft auch das zweite.
Die Makulaschädigung kann neben einer Abnahme der Sehschärfe und damit der Lesefähigkeit auch weitere Symptome aufweisen:
- Beeinträchtigung des Kontrastempfindens und des Farbensehens
- Schwinden der Anpassungsfähigkeit an veränderte Lichtverhältnisse (Adaption)
- erhöhte Blendungsempfindlichkeit
- zentrale Gesichtsfeldausfälle
Was nicht zu den Symptomen einer altersbedingten AMD gehört, sind Schmerzen.
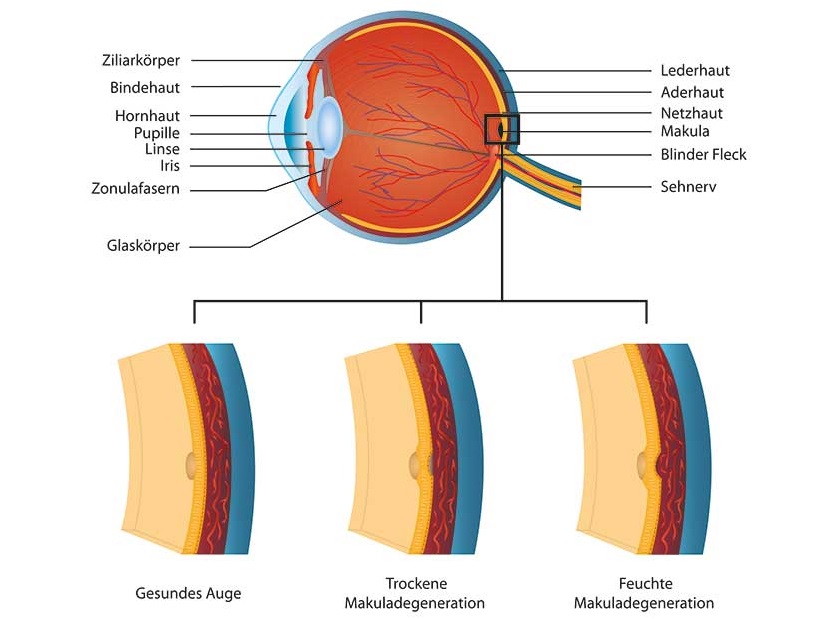
Trockene Makuladegeneration
Die trockene AMD ist deutlich häufiger zu finden als die feuchte AMD und schreitet langsam fort, sodass es erst im Spätstadium zu einer gröberen Verschlechterung des zentralen Sehens kommt. Doch kann sie in eine feuchte Makuladegeneration übergehen. Typisch dafür sind sogenannte Drusen, kleine Ansammlungen von Fetten und Zellabbauprodukten (Lipofuszin) unterhalb der Netzhaut. In weiterer Folge kann es vor allem in der Pigmentepithelschicht der Retina zu einer “geografischen Atrophie“, einem landkartenähnlichen Untergang von Netzhautzellen kommen.
Feuchte Makuladegeneration
Diese Form der AMD verläuft wesentlich aggressiver, geht meist aus einer trockenen AMD hervor und verursacht schwere Sehbehinderungen. Bei ihr findet nicht nur ein Absterben von Netzhautzellen und -gefäßen statt, sondern es kommt auch zu Neubildungen von Gefäßen bzw. flächigen Gefäßmembranen. Die sind allerdings krankhaft verändert und undicht, sodass es aus ihnen blutet. Das führt zu Flüssigkeitsansammlungen, Abhebungen und Rissen des Pigmentepithels der Netzhaut und letztendlich zur ausgedehnten Narbenbildung (“Junius-Kuhnt-Narbe“) im Bereich des gelben Flecks.
Das charakteristische Symptom einer feuchten AMD ist verzerrtes Sehen (Metamorphopsien), bedingt durch die Flüssigkeitsansammlung und die dadurch entstehende Schwellung der Retina. Das bedeutet, gerade Linien wie z.B. ein Fensterkreuz erscheinen krumm und gebogen. Dann ist es höchste Zeit, einen Augenarzt aufzusuchen!
Wie entsteht die Makuladegeneration? Ursachen
Da die Makuladegeneration gehäuft im höheren Alter auftritt und dieses mit einer Verkalkung auch der feinen Gefäße der Aderhaut verbunden sein kann, war früher für diese Augenerkrankung der Begriff “Netzhautverkalkung“ gebräuchlich. Doch sind die genauen Ursachen der altersabhängigen Makuladegeneration nicht wirklich bekannt.
Vermutlich lösen schädlich wirkende Abbauprodukte des Sehprozesses, die sich im Laufe der Jahre in der Netzhaut ablagern, die Krankheit aus. Also degenerative Veränderungen, d.h. Abnutzungserscheinungen. Somit gilt das Lebensalter als größter Risikofaktor für die Entstehung einer AMD.
Da aber bei weitem nicht alle Senioren eine altersabhängige Makuladegeneration entwickeln, ist anzunehmen, dass auch noch andere Faktoren zu ihrem Vorkommen beitragen. Unter Verdacht stehen aufgrund entsprechender Hinweise folgende Ursachen:
- vor allem das Rauchen
- ein schlecht eingestellter Bluthochdruck
- eine Atherosklerose
- ein häufiger, intensiver Kontakt mit UV-Strahlung
- erbliche Komponenten, denn Menschen mit Blutsverwandten mit AMD haben ein erhöhtes Risiko, selbst daran zu erkranken
- eine Hyperhomocysteinämie (erhöhter Homocysteinwert im Blut)
Wahrscheinlich sind es einzelne Veränderungen, die komplex zusammenwirken. Zudem könnte sich ein Mangel an Mineralstoffen und/oder Vitamin A/Karotinoiden, zusätzlich unvorteilhaft auswirken.
Eine Makuladegeneration kann sich auch als Folge bestimmter Umstände entwickeln wie etwa bei
- hoher Kurzsichtigkeit und heißt dann myopische Makuladegeneration.
- Einnahme gewisser Medikamente wie etwa Chloroquin zur Vorbeugung der Malaria oder als Rheumatherapie.
- Entzündungen, sodass man von einem Presumed Ocular Histoplasmosis Syndrom (POHS) spricht.
- der Zuckerkrankheit, was man als diabetische Makulopathie bezeichnet.
- Traumata.

Wie wird die Makuladegeneration diagnostiziert?
Der Augenarzt erkennt eine Makuladegeneration anhand einer schmerzlosen Spiegelung des Augenhintergrundes (Ophthalmoskopie) mit einem speziellen Instrument, oft nach vorherigem Einträufeln pupillenerweiternder Augentropfen. Zeigen sich dabei entsprechende Auffälligkeiten (z.B. Drusen), hält sie der Arzt mittels Fundusfotografie (Augenhintergrundfotografie) mit einer speziellen digitalen Kamera fest. In zeitlichen Abständen durchgeführt deckt sie auf, ob und wie die Erkrankung fortschreitet.
Neu entstandene Blutgefäße im Rahmen einer feuchten AMD sind mittels Fluoreszenzangiografie nachweisbar. Hierzu wird ein fluoreszierender Farbstoff in eine Armvene gespritzt und seine Verteilung in den Blutgefäßen der Ader- und Netzhaut per Video aufgenommen. Eine solche Fundusautofluoreszenz lässt aber auch bei der trockenen AMD das Ausmaß der Erkrankung erkennen.
Sowohl bei der Augenspiegelung als auch bei der Angiografie kann der Augenarzt eine Makuladegeneration schon diagnostizieren, bevor der davon Betroffene Einschränkungen des Sehvermögens bemerkt. Eine möglichst frühe Erkennung der AMD ist wichtig, weil die entsprechende Behandlung umso aussichtsreicher ist, je eher damit begonnen wird.
Die optische Kohärenztomografie (OCT), die die Retina in hoher Auflösung optisch abbildet, sie in Schichten darstellt und ihre Dicke misst, ohne das Auge zu berühren, gewährleistet eine genaue Analyse der einzelnen Netzhautschichten. Bei diesem Laserverfahren stellen sich sehr genau Drusen, Flüssigkeitsansammlungen und Gefäßmembranen dar. Die OCT erlaubt im Zweifelsfall eine Unterscheidung zwischen trockener und feuchter Form der AMD. Das ist entscheidend für die richtige Behandlung. Abgesehen davon dient sie der Therapiekontrolle.
Test auf Makuladegeneration – Testgitter
Hinweise auf eine AMD erhält der Augenarzt oft schon vor dem Einsatz der oben genannten apparativen Methoden durch einfachere Untersuchungen wie etwa Sehtests. Vor allem die Verwendung des sogenannten Amsler-Netzes ist besonders aussagekräftig. Dieses quadratische Liniengitter hat einen schwarzen Punkt in der Mitte, den der Patient mit einem Auge – und, so vorhanden, Lesebrille – fixieren soll, während das andere abgedeckt ist. Der Test wird anschließend mit dem anderen Auge wiederholt. Der Verdacht auf eine Makuladegeneration kommt auf, wenn der Getestete
- die Linien verschwommen, verbogen oder verzerrt sieht.
- in der Mitte des Gitters keinen Punkt wahrnimmt.
- graue Flächen oder Schleier sieht.
- abgedunkelte oder unscharfe Stellen wahrnimmt.
- die Kästchen als unterschiedlich groß sieht.
Spezialisten für Makuladegeneration in Wien
Folgende Augenärzte in Wien haben langjährige Erfahrung mit der Behandlung von Makuladegeneration und bieten verschiedene Therapien an:
- Doz. Dr. Erdem Ergun, 1010 Wien
- Dr. Nadia Abdel.Malek, 1100 Wien
- Dr. Todor Toschkov, 1100 Wien
- Dr. Irmgard Gruber, 1040 Wien
- Univ. Prof. Dr. Adalbert Lakits, 1140 Wien
- Univ. Prof. Dr. Michael Radda, 1190 Wien
Ist die Makuladegeneration heilbar?
Leider bis dato nein. Doch kommt die trockene Makuladegeneration manchmal zum Stillstand und die feuchte lässt sich oft durch einige Therapieverfahren in ihrem Verlauf verlangsamen.
Auf jeden Fall sollte man bei ersten Anzeichen einer Sehschwäche so rasch wie möglich einen Augenarzt zwecks Abklärung aufsuchen, um alle Behandlungsmöglichkeiten auszuschöpfen. Zusätzlich gilt es, bei beiden Formen der AMD gegebenenfalls auch einen bestehenden Diabetes mellitus oder Bluthochdruck zu behandeln.
Therapie bei Makuladegeneration
Behandlung der trockenen AMD
Hier wird versucht, durch die Einnahme von Präparaten mit Mineralstoffen (v.a. Zink), Omega-3-Fettsäuren, Antioxidantien und Karotinoiden, insbesondere hochdosiertem Lutein, das vom Körper nicht selbst produziert werden kann, eine Verzögerung des Krankheitsverlaufs zu erreichen. Ziel ist, den Anteil an Makulapigment zu erhöhen, um oxidative Veränderungen einzubremsen. Die Vitamine B6, B12 und Folsäure wiederum sollen eine Senkung des Homocysteinspiegels bewirken.
Auch sind neue Therapiemöglichkeiten in Erprobung. Wie etwa der Einsatz von embryonalen Stammzellen, d.h. Zellen des retinalen Pigmentepithels, die in die Netzhaut des Auges injiziert werden. Oder die Anwendung des Komplementhemmstoffs Lampalizumab, der das Fortschreiten der Fläche mit Zelluntergang verringern soll und in den Glaskörper gespritzt wird.

Behandlung der feuchten AMD
Laserphotokoagulation
Eine Therapie der feuchten AMD erfordert eine Zerstörung der Gefäßneubildungen, um das Sehvermögen wenigstens eine Zeit lang stabil zu halten. Befinden sich diese – was eher selten vorkommt – nicht in der Sehgrube im Zentrum der Makula, werden die Gefäße mittels schmerzfrei verödet. Nachteile: Der thermische Laser selbst kann Defekte erzeugen, die als Schatten in Erscheinung treten. Seine Anwendung bei Gefäßneubildungen in der Sehgrube verbietet sich, weil sie mit zu großen Risiken verbunden wäre.
Photodynamische Therapie
Eine spezielle Art von Laserbehandlung für das Frühstadium der Erkrankung ist die photodynamische Therapie (PDT), bei der ein lichtempfindlicher Farbstoff in eine Armvene gespritzt wird, der sich in den krankhaften Gefäßneubildungen anreichert. Ein Laser mit geringer Energie aktiviert den Farbstoff, verödet die Gefäße gezielter und damit für das umliegende Netzhautgewebe schonender. Allerdings ist auch die PDT nicht imstande, zerstörte Netzhautteile wiederherzustellen. Und sie kann Nebenwirkungen haben: Sehstörungen, eine erhöhte Lichtempfindlichkeit, Reizungen an der Einstichstelle der Injektion und Rückenschmerzen.
IVOM-Therapie
Zur Behandlung zentraler Gefäßwucherungen dient die unter örtlicher Betäubung stattfindende intravitreale operative Medikamentenapplikation (IVOM) alias Anti-VEGF-Therapie, d.h. Injektion von Anti-Gefäßwachstumsfaktoren in den Glaskörper. Diese hemmen die Gefäßneubildung. Die Wirkung der Spritze hält 4 bis 6 Wochen an. Dann muss die Prozedur wiederholt werden. Auch dieses Verfahren kann unerwünschte Nebenwirkungen haben: Schmerzen, Augapfelentzündungen und eine Erhöhung des Augeninnendrucks.
Welche Methode jeweils in Frage kommt, entscheidet der Augenarzt – unter sorgfältiger Abwägung von Nutzen und Risiken – je nach Fall.
Operation bei Makuladegeneration
Grundsätzlich ist es auch möglich, neu gebildete Blutgefäße chirurgisch zu behandeln, doch ist das nur in seltenen, besonders schweren Fällen sinnvoll und die operativen Verfahren beherrschen nur einige Spezialisten in wenigen Zentren. Dazu gehört etwa die sogenannte Makularotation, bei der nach Entfernung der Linse und des Glaskörpers die gesamte Netzhaut von ihrem Untergrund losgelöst, auf intaktes Gewebe verlagert und nach der Befreiung von Gefäßneubildungen mit einem Laser wieder nahtlos mit dem Gewebe des Augapfels verbunden wird. Oder der Augenchirurg transplantiert Aderhaut und Pigmentepithel, um Versorgung und Funktionen der Makula neu aufzubauen.

Wie schnell schreitet die Makuladegeneration voran?
Das ist individuell sehr verschieden und hängt unter anderem von der Form der Erkrankung ab. Wobei die feuchte AMD gewöhnlich rascher verläuft als die trockene. Wie schnell sich Sehstörungen entwickeln, darüber entscheidet auch die Größe die Ablagerungen, die sich in der Netzhaut bilden. Sie treten also bei großen Drusen öfter ein als bei kleinen.
Zudem dürfte der Lebensstil dabei eine Rolle spielen. Besonders das Rauchen scheint beschleunigend zu wirken.
Nicht zuletzt beeinflussen Zeitpunkt des Behandlungsbeginns und Art der Therapie, wie die Erkrankung fortschreitet.
Eine gute Methode, Verschlechterungen früh zu erkennen, sind regelmäßige Selbstkontrollen mit dem Amsler-Test. Sobald man dabei eine Veränderung bemerkt, ist der Gang zum Augenarzt angesagt, um die Therapie zu optimieren.
Makuladegeneration vorbeugen – geht das?
Bis zu einem gewissen Grad vermutlich ja, sofern es sich nicht um eine erblich bedingte Form der Krankheit handelt. Zumindest hilft ein gesunder Lebensstil mit
- ausgewogener Ernährung mit reichlich Vitalstoffen (v.a. die Vitamine C und E, Beta-Carotin und Zink) und einem ausbalancierten Verhältnis von Omega-3- zu Omega-6-Fettsäuren (regelmäßiger Verzehr von fetthaltigem Fisch wie etwa Lachs oder Makrele),
- dem weitgehenden Verzicht auf Genussgifte wie Alkohol und Nikotin,
- der Bekämpfung von Bluthochdruck und
- dem Schutz vor UV-Licht durch das Tragen von Sonnenbrillen bereits im Kindesalter,
einige Faktoren zu meiden, die im Verdacht stehen, eine AMD (mit)auszulösen.
Eine ganz wichtige Maßnahme zur Vorbeugung bzw. Früherkennung einer Makuladegeneration sind regelmäßige augenärztliche Vorsorgeuntersuchungen ab dem 40. Lebensjahr. Auch notwendig: einen eventuell bestehenden Diabetes oder zu hohe Blutfette gut einstellen lassen.
Hilfe im Alltag
Durch die zunehmende Einschränkung des zentralen Sehens kommt es zu erheblichen Schwierigkeiten bei üblichen Handlungen. Unterstützung durch andere kann z.B. bei der Erledigung von Schriftverkehr, beim Verrichten feinmotorischer Tätigkeiten oder beim Einkaufen notwendig werden. Ebenso Adaptierungen der Wohnräume, z.B. deren Ausstattung mit guter Beleuchtung, um wenigstens die noch vorhandene Sehschärfe bzw. später die verbliebene Wahrnehmung von Kontrasten und Umrissen gut nutzen zu können. Abgesehen davon stellt die AMD oft eine immense psychische Belastung dar.
Den Alltag erleichtern vergrößernde Sehhilfen wie Lupen, Lupenbrillen oder Bildschirmlesegeräte sowie Spezialfiltergläser, also Kantenfilter oder Blaublocker, die störende Blendungen reduzieren. Bildvergrößerungs-Tools am Computer sind hilfreich bei Bildschirmtätigkeiten. Es gibt auch Zeitschriften und Bücher mit vergrößerten Buchstaben bzw. kann man bei fortgeschrittener Erkrankung z.B. auf Hörbücher ausweichen.
Allerdings wirken Sehhilfen nur nach entsprechender Anpassung durch einen Experten optimal unterstützend. Wie man ihn in Sehbehindertenambulanzen, Blindeninstituten, darauf spezialisierten Augenarztpraxen oder bei Augenoptikern oder in Low-Vision-Trainings geschulten Orthoptisten findet.
Makuladegeneration und Ernährung
Die Anreicherung der antioxidativ wirksamen Farbstoffe im gelben Fleck nimmt mit zunehmendem Alter ab, sodass sie mit der Nahrung zugeführt werden sollten. Zeaxanthin und Lutein sind in grünem und gelbem Gemüse, besonders in Erbsen, Brokkoli, Spinat, Paprika, Karotten, Mais, Tomaten, Orangen oder Melonen enthalten. Oder in Nahrungsergänzungsmitteln.
Auch sollen die Vitamine C und E sowie Beta-Carotin und Zink sich positiv auf den Verlauf einer bestehenden AMD auswirken, sodass ihre Zufuhr empfohlen wird. Doch Vorsicht vor Übertreibungen! Zu große Mengen an Vitamin E erhöhen, wenn auch nur geringfügig, die Wahrscheinlichkeit, früher zu sterben, lassen Untersuchungen vermuten. Und die regelmäßige Einnahme hoher Dosen von Beta-Carotin vergrößert das Risiko für Blasenkrebs und bei Rauchern für Lungenkrebs.

