Notfall Schlaganfall: Alles zum Großhirninfarkt
Last Updated on: 10th September 2021, 11:14 am
Schlaganfall – da heißt es schnell handeln und 144 wählen. Denn das ist ein Notfall, bei dem jede Sekunde zählt! Dazu musst du aber erst die Anzeichen für einen Schlaganfall kennen. Welche das sein können, das erfährst du hier.
Schlaganfall – was ist das?
Ein Schlaganfall (Hirnschlag, Gehirnschlag, zerebraler Insult, apoplektischer Insult, Apoplexie, Apoplexia cerebri, Ictus apoplecticus) ist das Resultat einer plötzlichen, also “schlagartigen“ Durchblutungsstörung im Gehirn. Er ist in Österreich die dritthäufigste Todesursache und der häufigste Grund für bleibende Behinderungen im höheren Lebensalter.
Was passiert beim Schlaganfall im Gehirn?
Durch eine akute Durchblutungsstörung werden Gehirnzellen nicht mehr mit ausreichend Sauerstoff und Nährstoffen versorgt und sterben in der Folge ab. Das führt je nach geschädigtem Hirnareal zu unterschiedlichen Symptomen.
Welche Arten von Schlaganfall gibt es?
Es gibt zwei Formen, den
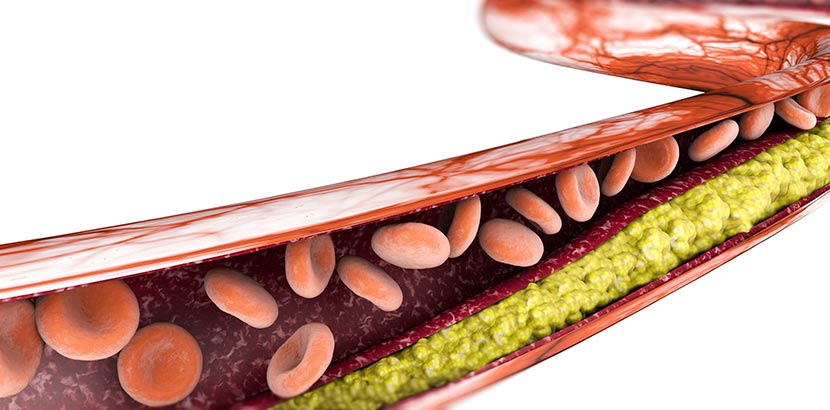
- ischämischen Schlaganfall, der durch einen Gefäßverschluss entsteht und den Hauptteil (bis zu 80%) aller Insulte ausmacht.
- hämorrhagischen Schlaganfall, der durch eine Hirnblutung zustande kommt.
Der Verschluss von Blutgefäßen im Gehirn beim ischämischen Schlaganfall kann auf zwei Arten geschehen. Durch einen Thrombus, einen Blutpfropf, der sich in einem Blutgefäß des Gehirns gebildet hat. Fast immer infolge einer Arteriosklerose (Gefäßverkalkung). Oder durch eine Embolie, ein Blutgerinnsel (Embolus), das sich von der Innenwand einer Ader außerhalb des Gehirns abgelöst hat, auf dem Blutweg in ein Hirngefäß gelangt ist und dieses verstopft. Solche Blutgerinnsel entstehen vor allem dort, wo das Blut langsam fließt und an vorgeschädigten Gefäßwänden. Insbesondere eine häufige Herzrhythmusstörung, das Vorhofflimmern, bei der sich die Herzvorhöfe unregelmäßig zusammenziehen, sowie kürzlich erfolgte Herzinfarkte begünstigen die Entstehung von Embolien.
Der hämorrhagische Infarkt führt zu einer Hirnmassenblutung (intrazerebrales Hämatom). Handelt es sich bei dem geplatzten Gefäß um eine Ader zwischen Hirngewebe und umgebender Bindegewebsschicht, der Arachnoidea (Spinnenhaut), spricht man von einer Subarachnoidalblutung. Dann ist meist ein Aneurysma (sackförmige Ausstülpung der Gefäßwand) dieses Gefäßes rupturiert.
Schlaganfall – wer ist gefährdet?
Das Risiko, einen Schlaganfall zu erleben, steigt mit zunehmendem Alter deutlich an. Rund die Hälfte aller Insulte ereignet sich bei über 75-Jährigen. Doch können durchaus auch jüngere Erwachsene und sogar Kinder einen Schlaganfall erleiden.
Zudem gelten als Risikofaktoren für einen ischämischen Schlaganfall
- Bluthochdruck
- Zuckerkrankheit
- Fettstoffwechselstörungen
- Übergewicht
- Bewegungsmangel
- Gefäßentzündungen (Vaskulitiden)
- Blutgerinnungsstörungen
- Arteriosklerose bzw. stattgehabte Herz-Kreislauf-Krankheiten, wie Herzinfarkte, pAVK oder eine Verengung der Halsschlagader
- Rauchen
- übermäßiger Alkoholkonsum
- Stress
- Erhöhter Harnsäure-, Homocystein- oder CRP-Spiegel im Blut
- Schlafapnoe-Syndrom
- Schlaganfälle bei engen Blutsverwandten
Risikofaktoren für einen hämorrhagischen Schlaganfall sind
- Bluthochdruck, besonders, wenn zusätzlich eine Arteriosklerose vorliegt.
- Blutgerinnungsstörungen, denn dann kann es bereits bei kleinsten Gefäßschäden zu schweren Blutungen kommen, weil Gefäßverletzungen nicht wie normal abgedichtet werden.
- ein zunächst ischämischer Insult, wenn es durch das Einreißen eines Gefäßes zu einer Einblutung kommt.
- Gefäßmissbildungen (z. B. Aneurysma)
Ursachen: Wie entsteht ein Schlaganfall?
Auslöser für einen ischämischen Schlaganfall ist der Verschluss eines Blutgefäßes im Gehirn. Folge ist eine Minderversorgung der von diesem Gefäß durchbluteten Hirnregion mit Blut und Sauerstoff. Somit stirbt dort Gewebe ab und es bildet sich eine Narbe. Dieser Prozess gleicht Vorgängen beim Herzinfarkt. Daher nennt man den ischämischen Schlaganfall auch Hirninfarkt.
Zerplatzt ein Gefäß im Hirn, ist ein hämorrhagischer Schlaganfall alias hämorrhagischer Infarkt die Folge. Somit erhält das vom jeweiligen Gefäß versorgte Gebiet nicht mehr genug sauerstoffreiches Blut. Zusätzlich drückt das austretende Blut auf die Gehirnzellen und schädigt sie direkt. Bei einer Subarachnoidalblutung können zusätzlich Gefäßspasmen (krampfhaftes Zusammenziehen) auftreten. Sie können zu einer Mangeldurchblutung und damit zu ischämischen Infarkten führen. Außerdem kann bei einer Hirnblutung durch die Blutansammlung der Hirndruck stark ansteigen, weil der knöcherne Schädel nicht nachgibt, sodass der Druck das Hirngewebe massiv schädigen kann.
Symptome: Schlaganfall erkennen
Oftmals kündigt sich ein Schlaganfall durch plötzlich auftretende, vorübergehende Ausfallserscheinungen, wie z. B. kurzzeitige Sprachstörungen, Gedächtnisverluste oder Missempfindungen (z. B. Taubheitsgefühle) im Gesicht, an einem Arm und/oder Bein bis hin zu kurzen Lähmungserscheinungen an. Dauern sie nur einige Minuten an, spricht man von einer transitorischen ischämischen Attacke (TIA), die jedoch neueren Erkenntnissen zufolge bereits zu einer nachweisbaren Schädigung von Hirngewebe führen kann.
Solche typische Vorboten eines drohenden Schlaganfalls darf man deshalb keinesfalls auf die leichte Schulter nehmen. Je früher die Anzeichen für einen Schlaganfall erkannt werden, desto eher lassen sich schlimme Folgen verhindern. Im Klartext: eine schnelle medizinische Behandlung im Krankenhaus ist auch bei einer TIA angesagt.
Welche neurologischen Ausfallserscheinungen auftreten und wie ausgeprägt sie sind, hängt davon ab, in welcher Hirnregion sich die TIA bzw. der Schlaganfall ereignet hat und welches Ausmaß die Schädigung annimmt.
Halten die Symptome mindestens 24 Stunden an, liegt laut Definition der Weltgesundheitsorganisation (WHO) ein Schlaganfall vor. Bilden sie sich innerhalb von 24 Stunden bis drei Wochen wieder vollständig zurück, wurde früher dafür der Begriff PRIND (für prolongierte reversible ischämisch-neurologische Defizite) verwendet. Er gilt heute als veraltet.
Großhirninfarkt: Wo kann ein Schlaganfall entstehen?
Ein Schlaganfall kann in verschiedenen Teilen des Gehirns entstehen. Demnach unterscheidet man im Wesentlichen zwischen Großhirninfarkt, Kleinhirninfarkt und Hirnstamminfarkt. Wo genau ein Insult auftritt, hängt davon ab, in welchem der Hirngefäße – Arteria cerebri anterior, Arteria cerebri media, Arteria cerebri posterior oder Arteria basilaris – Veränderungen vorliegen, die ihn auslösen. Das geschieht jedoch in jedem der genannten Gefäße unterschiedlich oft. Am häufigsten – etwa in der Hälfte aller Fälle – kommen Schlaganfälle im Versorgungsgebiet der Arteria cerebri media vor (“Mediainfarkt“).
Wie äußert sich ein Schlaganfall?
Je nach lädiertem Hirnareal kommt es zu unterschiedlichen Ausfallserscheinungen. Charakteristisch ist ihr plötzliches Einsetzen – wie “mit einem Schlag“. Dazu zählen:
Lähmungserscheinungen oder Schwäche, meist auf einer Körperseite, die ein charakteristisches Zeichen für einen Schlaganfall sind. Es fällt z.B. ein Arm “grundlos“ herunter, ein Mundwinkel hängt herab, es gibt Probleme beim Aufstehen oder Stürze ohne erkennbaren Anlass.
- Taubheitsgefühle, d. h. Berührungen werden nicht gespürt, im Gesicht, in einem Arm, Bein oder einer ganzen Körperhälfte.
- Sprachstörungen, etwa Wortfindungs-, Schrift- oder Sprachverständnisstörungen (Folge: Unmöglichkeit, Anweisungen zu befolgen). Manchmal geht die Fähigkeit zu sprechen ganz verloren oder es kommt zu einer verwaschenen Sprache (Sprechstörung).
- Schluckstörungen.
- Sehstörungen, z. B. Doppelbilder, Gesichtsfeldausfälle (etwa Verschwinden einer Bildhälfte beim Lesen), vorübergehende Blindheit (Amaurosis fugax) auf einem Auge.
- Schwindel, meist mit einer Fallneigung zur Seite, oft verbunden mit Doppelbilder-Sehen, Schluckstörungen, Lähmungs- oder Taubheitserscheinungen.
- Gleichgewichts-, Gang- oder Koordinationsstörungen.
- Rasende Kopfschmerzen, vor allem als Zeichen einer Hirnblutung, oft verbunden mit einer Nackensteife, Übelkeit, Erbrechen sowie Licht- und Geräuschempfindlichkeit.
- Verwirrtheit, Orientierungsstörungen, in schweren Fällen auch Bewusstseinsstörungen bis hin zur Bewusstlosigkeit.
- Neglect: fehlende Wahrnehmung eines Teils der Umwelt oder eigener Körperteile
Da es durch einen Schlaganfall häufig zu Übelkeit und Erbrechen kommt, droht nachfolgendes Einatmen von Erbrochenem mit Schädigung der Lungengewebe, oft auch einer Lungenentzündung.
Schlaganfall beim Mann – Anzeichen
Bei Männern zeigen sich mehr die klassischen Symptome eines Schlaganfalls. Verkalkungen der großen Gefäße sind bei ihnen meist die Ursache des Geschehens. Möglicherweise, weil sie tendenziell häufiger rauchen, was wesentlich zur Gefäßverkalkung beiträgt. Allerdings entwickeln sie üblicherweise als erstes akutes Gefäßleiden einen Herzinfarkt, während Frauen viel wahrscheinlicher einen Schlaganfall als Erstereignis erleiden. Rauchen erhöht bei Männern das Schlaganfall-Risiko um das 1,7-fache.
Geschlechtshormone, wie etwa Testosteron scheinen Männer bis zu einem gewissen Grad vor Schlaganfällen zu schützen. Erleben sie doch einen, gelingt es ihnen danach viel eher, Alltagsaktivitäten wieder selbst- und vollständig aufzunehmen.
Potenz- und Prostataprobleme sind es, die bei Männern das Risiko für Schlaganfälle erhöhen. Die Gefahr für einen ischämischen Insult steigt daher durch einen Androgenmangel oder eine Hodenentfernung.
Schlaganfall bei der Frau – Anzeichen

Ein Schlaganfall äußert sich bei Frauen teilweise mit Symptomen, die nicht sofort an einen Insult denken lassen. Etwa mit plötzlichen Kopf- oder Gliederschmerzen, Übelkeit, Verwirrtheit oder sogar völlig untypischen Beschwerden, wie Brustschmerzen, Schluckbeschwerden und Kurzatmigkeit.
Schlaganfälle verlaufen bei Frauen auch oft schwerer als bei Männern, weil dabei meist größere Hirnareale Schaden nehmen, sodass eher eine Beeinträchtigung besonders wichtiger Hirnfunktionen eintritt. Außerdem liegt die Ursache für einen Insult bei Frauen viel öfter in Vorhofflimmern, einer Herzrhythmusstörung, bei der häufig Blutgerinnsel im Herzen entstehen, die über die Blutbahn ins Gehirn gelangen und dort Gefäße verstopfen können.
Frauen erholen sich zudem schlechter von einem Schlaganfall und werden durch ihn häufiger pflegebedürftig. Möglicherweise, weil sie durchschnittlich bereits rund 74 Jahre alt sind, wenn sie einen Schlaganfall erleiden, Männer etwa 69. Oder auch einen schlechteren Gesundheitszustand (z. B. häufig: Herzschwäche) davor aufweisen und öfter allein leben. Somit gelingt es ihnen danach seltener, ein selbstständiges Alltagsleben zu führen. Auch entwickeln sie häufiger Depressionen.
Außerdem gibt es Unterschiede zwischen den Geschlechtern in puncto Risikofaktoren. Laut diverser Studien erhöht bei Frauen
- die Einnahme oraler Kontrazeptiva (“Pille“) das Risiko für einen ischämischen Schlaganfall.
- Bluthochdruck in der Schwangerschaft das Risiko für beide Arten von Schlaganfall.
- eine späte Menopause (≥ 55 Jahre) das Risiko für einen hämorrhagischen Schlaganfall, während sie es für einen Hirninfarkt etwas verringert.
- Früh- und vor allem Totgeburten allgemein die Schlaganfallgefahr.
- die Entfernung der Eierstöcke das Risiko für beide Schlaganfallarten.
- Rauchen das Schlaganfallrisiko um das Dreifache.
Zugleich spricht die Datenlage dafür, dass eine Entfernung der Gebärmutter das Schlaganfallrisiko sowie ein später Beginn (mit 16/17 Jahren) der Regelblutung die Gefahr einer Hirnblutung verringern kann.
Wie erkennen auch Laien einen Schlaganfall? FAST-Test
FAST – das steht für Face (Gesicht), Arms (Arme), Speech (Sprache) und Time (Zeit). Genau diese vier Dinge bestimmen den Test:
- Face: Die Person auffordern, breit zu lächeln oder die Zähne zu zeigen, die Backen aufblasen und darauf leichten Widerstand auszuüben. All das kann sie nicht, wenn ein Schlaganfall eine ihrer Gesichtshälften lähmt.
- Arms: Die Person auffordern, beide Arme mit nach oben geöffneten Handflächen nach vorne zu strecken. Somit werden die Arme ohne Unterstützung im 90°-Winkel zur Körperachse gehalten. Das ist bei der Lähmung eines Arms nicht möglich. Ein gelähmter Arm sinkt oder dreht sich nach innen.
- Speech: Auf die Aussprache der Person achten: Ist sie undeutlich oder verlangsamt? Hört sie sich “verwaschen“ an? Hat die Person Schwierigkeiten, ihre Gedanken in Worte zu fassen?
- Time: Die Person muss so schnell wie möglich mit der Rettung in eine geeignete Klinik. Nach dem Absetzen des Notrufs (Tel: 144) sollte sie mit erhöhtem Oberkörper gelagert, bei Übelkeit und Erbrechen jedoch in Seitenlage (auf die gelähmte Seite) gebracht werden, damit Erbrochenes nicht in die Lunge gelangt (Aspiration) und dort eine potenziell tödliche Lungenentzündung auslöst. Beengende Kleidung sollte geöffnet, die Person beobachtet, ihre Atmung und ihr Herzschlag kontrolliert und sie, wenn nötig, reanimiert werden. Sie darf weder körperlich belastet werden noch etwas essen oder trinken, damit keine Aspiration erfolgt.
Schlaganfall Folgen: Was passiert danach?
Abhängig vom Ausmaß der durch den Schlaganfall verursachten Hirnschädigung ist die körperliche und geistige Leistungsfähigkeit mehr oder minder stark eingeschränkt. In vielen Fällen durch eine Lähmung oder Funktionsbehinderung von Arm und/oder Bein, Schluckbeschwerden, Sprach- oder Sehstörungen. Zudem bedeutet ein Schlaganfall mit seinen Folgen eine schwere seelische Belastung.
Die Palette reicht von vollständiger Erholung über leichte Ausfälle über schwere Behinderungen bis zum Ableben. Tatsache ist auch, dass einem stattgehabten Schlaganfall gern ein weiterer folgt.
Schlaganfall Behandlung
Jeder Schlaganfall ist ein Notfall, der sofortiger ärztlicher Hilfe bedarf. Das heißt: Deuten Symptome (siehe oben) auf einen Schlaganfall hin, ist – unabhängig vom Alter dessen, der sie zeigt – umgehend die Rettung (Tel.: 144) zu verständigen. Denn nur frühzeitige Maßnahmen können Gehirnzellen vor dem Absterben bewahren. Daher sind die ersten Stunden nach einem Schlaganfall entscheidend. Etwa, weil nur dann ein Blutgerinnsel im Gehirn durch eine Thrombolyse aufgelöst werden kann.
Deshalb landen Menschen mit einem Schlaganfall auf einer sogenannten Stroke-Unit (engl.: stroke = Schlaganfall) an einer neurologischen Abteilung eines Spitals. Die gibt es in jedem Bundesland, österreichweit derzeit 39.
Dort haben Schlaganfall-Patienten ein geringeres Risiko, am Insult zu sterben oder schwere Folgeschäden zu erleiden. Denn eine solche spezielle Intensiv-Überwachungseinheit für Schlaganfälle gewährleistet die konsequente Überprüfung der neurologischen und Vitalfunktionen. Sie stellt einen geeigneten Ort für eine erfolgreiche Lysetherapie dar. Außerdem sind in Spitälern mit Stroke-Unit bestimmte Untersuchungen, wie eine Computertomografie, Angiografie, ein Ultraschall und Labortests rund um die Uhr einsatzbereit.
Das ermöglicht es, Komplikationen zu vermeiden oder zumindest frühzeitig zu erkennen und zu behandeln. Dazu dienen Behandlungsmethoden und Pflegemaßnahmen, wie beispielsweise Krankengymnastik, Physio- oder Ergotherapie, Logopädie oder Lagerungsmanöver bei Lähmungen.
Durchschnittlich verbleiben Schlaganfall-Patienten ca. vier Tage auf der Stroke-Unit, bevor sie auf eine neurologische oder interne Station, möglicherweise auch bereits eine Rehabilitationseinrichtung überstellt werden.
Wer stellt einen Schlaganfall fest?
Die Diagnostik eines Schlaganfalls fällt in die Domäne eines Facharztes für Neurologie. Er erkennt die Erkrankung anhand der – vom Patienten oder Angehörigen geschilderten – Symptome und Überprüfung neurologischer Funktionen. Unter Zuhilfenahme bildgebender Verfahren, wie z. B. einer Computer- oder Magnetresonanztomografie, die den Gefäßverschluss bzw. die Hirnblutung aufzeigen.
Zwecks Feststellung potenzieller Auslöser können Untersuchungen folgen wie
- Blutdruckmessungen bzw. eine Langzeit-Blutdruckmessung zur Erkennung von Blutdruckschwankungen im Tagesverlauf.
- Bluttests, z. B. Blutgerinnungs-, Zucker-, Leber-, Nierenwerte, Elektrolyte, Blutbild.
- eine Bestimmung von auf Hirnschäden hinweisenden Blut-Biomarkern (z.B. S-100B, NSE, GFAP), die aber bei Schlaganfall auch unauffällig sein können.
- eine Duplex-Sonographie der hirnversorgenden Gefäße bzw. Arterien im Hals- und Nackenbereich. Das Ultraschallverfahren dient dem Nachweis von Gefäßverengungen.
- ein Elektrokardiogramm (EKG) bzw. Langzeit-EKG zur Diagnose nicht permanent auftretender Herzrhythmusstörungen.
- eine Pulsoxymetrie, d.h. Messung des Sauerstoffgehalts im Blut per Clip am Finger.
- ein Herzultraschall zur Erkennung von Blutgerinnseln in den Herzhöhlen oder Funktionsstörungen der Herzklappen.
- eine digitale Subtraktionsangiografie (Röntgendarstellung der Hirngefäße mit Kontrastmittel), CT-Angiografie oder Magnetresonanz-Angiografie zur Erfassung der Art und Ausdehnung von Gefäßverengungen und -verschlüssen und Verdeutlichung von Hirnblutungen verursachenden Gefäßschäden.
Eine leichte, in bildgebenden Verfahren kaum nachweisbare Subarachnoidalblutung kann durch den Nachweis von Blutbestandteilen im Liquor (Nervenwasser) per Lumbalpunktion festgestellt werden. Dabei entnimmt der Arzt mit einer feinen Nadel ein wenig Flüssigkeit aus dem Rückenmarkskanal.
Wie sieht die Schlaganfall Therapie aus?
Zunächst gilt es Vitalparameter, wie Herzfrequenz, Atmung, Sauerstoffgehalt im Blut, Blutzuckerspiegel, Körpertemperatur, Wasser- und Elektrolyt- sowie Säure-Basen-Haushalt möglichst stabil zu halten. Das macht man, indem man sie engmaschig überwacht und bei Entgleisungen sofort therapeutisch eingreift.
Bei schweren Schlaganfällen muss man darauf achten, dass die Atemwege frei bleiben. Das heißt, bei Notwendigkeit, eine künstliche Beatmung einzusetzen. Besonderes Augenmerk verlangt auch der Blutdruck, der anfänglich oft zu hoch ist, aber nicht sofort auf Normalwerte gesenkt wird, um die Durchblutung des Gehirngewebes zu verbessern, die unter einem niedrigen Blutdruck leiden würde.
Die Körpertemperatur wird unter 37,5 Grad gehalten. Eventuelle Krampfanfälle erfordern den Einsatz sogenannter Antikonvulsiva, Depressionen erfordern den Einsatz von Antidepressiva und/oder einer Psychotherapie.
Steht fest, dass ein ischämischer Schlaganfall vorliegt, erfolgt unter bestimmten Bedingungen innerhalb von viereinhalb Stunden nach dem Auftreten der ersten Symptome eine sogenannte Lysetherapie, bei der ein Medikament das Blutgerinnsel auflöst und daher die Blutversorgung in dem geschädigten Hirnareal wiederherstellt. Ihre Erfolgschancen sind umso größer, je früher sie angewendet wird.
Auch besteht an speziellen Zentren in bestimmten Fällen die Möglichkeit, eine Neurothrombektomie durchzuführen, bei der ein Katheter in die verlegte Arterie eingeführt wird, um mit einem speziellen Gerät das Blutgerinnsel aus dem Gefäß herauszuholen.
Um das Risiko für die Entwicklung eines weiteren ischämischen Schlaganfalls, das in den ersten Tagen besonders hoch ist, zu senken, erhalten daran Erkrankte
- blutverdünnende Medikamente
- bei Herzrhythmusstörungen Blutverdünner, eine Kardioversion (Stromstoß) oder einen Herzschrittmacher
- Blutfettsenker
- Blutdrucksenker
- eine chirurgische Aufdehnung oder einen Stent (in die Arterie eingesetztes, sie offenhaltendes Röhrchen) bei Verengungen der Halsschlagader
- Unterstützung bei der Nikotinentwöhnung, wenn sie Raucher sind.
Ein geplatztes Aneurysma lässt sich per Coiling, d. h. Einbringen von beschichteten Platinspiralen per Katheter in das Aneurysma oder neurochirurgischem Clipping, d. h. Abdichtung mittels Metallklammer, sanieren.
Wie lange Reha nach Schlaganfall?
Sobald es der körperliche Zustand eines Schlaganfallpatienten zulässt, im Idealfall schon am ersten Tag auf der Stroke Unit, wird mit seiner Rehabilitation begonnen. Je früher das geschieht, desto besser sind die Erfolgsaussichten. Denn auch wenn die Regenerationsfähigkeit von Nervengewebe gering ist und daher ein Schlaganfall oft dauerhafte Schäden im Gehirn hinterlässt, können benachbarte intakte Bereiche in vielen Fällen ausgefallene Funktionen zumindest teilweise übernehmen. Eine Fähigkeit, die man “Plastizität des Nervensystems“ nennt. Um sie voll nutzen zu können, benötigt das Hirn Anreize.
Eine frühzeitige, zielgerichtete Rehabilitation kann also Folgeschäden häufig deutlich verringern. Hierzu braucht es ein Team aus Ärzten, Pflegepersonal, Fachkräften bezüglich Physiotherapie, Ergotherapie und Logopädie sowie Psychologen. Idealziel einer Rehabilitation ist es, dem Schlaganfall-Patienten ein weitgehend selbstständiges Leben zu ermöglichen. Mittels physiotherapeutischer, ergotherapeutischer und logopädischer Übungen lassen sich viele verloren gegangene Funktionen in einem individuell auf den Patienten abgestimmten Rehabilitationsprogramm wieder neu erlernen und trainieren.
Die Dauer der Rehabilitation richtet sich nach der Art und Schwere der Ausfallserscheinungen. Sie beginnt bereits – als durchschnittlich etwa drei Wochen in Anspruch nehmende Frührehabilitation – während der Betreuung im Akutspital und setzt sich in einer darauf spezialisierten Einrichtung fort. Im Idealfall gleich nach dem Krankenhausaufenthalt, weshalb der Antrag auf den Aufenthalt im Rehabilitationszentrum meist bereits im Spital erfolgt. Es besteht auch die Möglichkeit, wenn etwa nur leichte Beeinträchtigungen bestehen, die Rehabilitation ambulant in Tageskliniken durchzuführen.
Wie kann man einem Schlaganfall vorbeugen?
Die beste Vorbeugung lautet, Risikofaktoren zu minimieren oder – besser noch – zu vermeiden. Das erreicht man durch eine gesunde Lebensweise. Dazu gehört etwa:
- regelmäßige Bewegung
- eine ausgewogene, vitalstoffreiche Ernährung
- ein Rauchverzicht
- eine Normalisierung des Körpergewichts
- ein höchstens mäßiger Alkoholkonsum
- Stressreduktion bzw. Entspannung
Da Bluthochdruck, bestimmte Fettstoffwechselstörungen und Diabetes mellitus arteriosklerotische Gefäßveränderungen sowie Vorhofflimmern Embolien und damit einen ischämischen Schlaganfall begünstigen, gehören die Erkrankungen adäquat behandelt.
Hier findest du die besten Neurologen in deinem Bundesland :

