Analfissur behandeln: Salbe oder Operation?
Last Updated on: 29th Mai 2020, 08:50 am

Die Analfissur (auch Afterriss genannt) ist eine gutartige Erkrankung, die sich normalerweise gut behandeln und vollständig heilen lässt. Der Riss in der Schleimhaut des Afters kann allerdings ziemlich schmerzhaft sein. Außerdem besteht die Gefahr, dass die Analfissur chronisch wird. Wir haben recherchiert, was eine Analfissur ist, wie sie entsteht, und in welchen Fällen eine Operation notwendig ist. Außerdem verraten wir dir, was du selbst gegen Juckreiz und Schmerzen tun kannst.
Analfissur – was ist das?
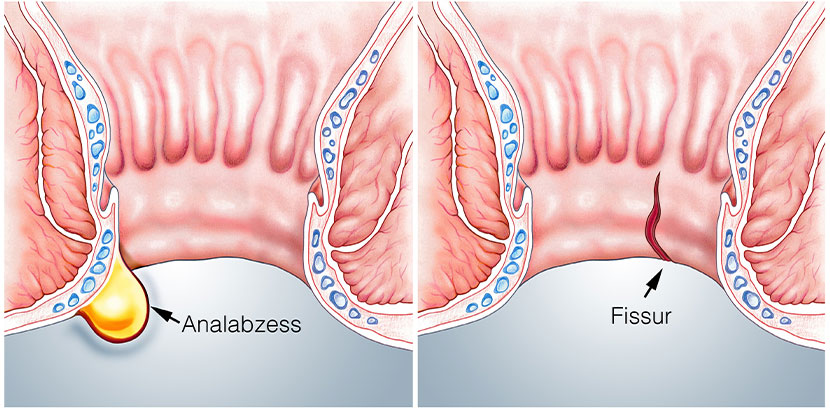
Eine Analfissur (Afterriss, Fissura ani) ist ein Riss bzw. ein Einriss in der Schleimhaut des Afters. Neben Hämorrhoiden gehört dieser Längsriss im Analkanal zu den häufigsten Erkrankungen, mit denen ein Proktologe (Spezialist für Erkrankungen des Enddarms) konfrontiert wird. Er kann in jedem Alter auftreten, die meisten Patienten mit diesem Problem sind allerdings zwischen dem 30. und 50. Lebensjahr. Die Analfissur tritt bei Frauen und Männern gleichermaßen häufig auf.
Analfissur – wo genau ist der Riss?
Afterrisse treten fast immer an der gleichen Stelle auf, d.h. hauptsächlich in Richtung Steißbein, von wo aus sie strahlenförmig verlaufen. Man spricht hier auch von typischen Fissuren. Risse, die Richtung Damm verlaufen, sind deutlich seltener (10 bis 20 Prozent) und treten fast nur bei Frauen auf. Neben diesen typischen Fissuren gibt es auch noch Risse in der Afterschleimhaut, die seitlich verlaufen oder an mehreren Stellen gleichzeitig auftreten. Analrisse dieser Art sind atypische Fissuren und fast immer eine Begleiterscheinung anderer Erkrankungen (z.B. Tuberkulose, Morbus Crohn oder Colitis ulcerosa).
Analfissur – wie lange dauert die Heilung?
Eine akute Analfissur tritt plötzlich auf. Der längliche Riss ist schmal, etwa ein bis drei Zentimeter lang und hat scharf begrenzte Wundränder. Er heilt meist spontan oder infolge konservativer Therapien ab. Im Gegensatz dazu steht die entzündliche oder chronische Analfissur, die NICHT von alleine heilt und so schnell wie möglich professionell behandelt werden sollte. Hierzu ist in der Regel ein chirurgischer Eingriff erforderlich. Welche Operationsmethoden möglich sind, erfährst du weiter unten.
Chronische Analfissur
Von einer chronischen Analfissur spricht man, wenn die Beschwerden länger als sechs Wochen andauern und die Wunde charakteristische Merkmale aufweist. Diese sind:
- Gewebsvermehrung am inneren Ende des Analkanals (Polyp, sog. “Analpapille“),
- außen am Riss eine Hautfalte (Vorpostenfalte sog. “Wächtermariske“),
- Narbengewebe im Bereich der Fissur und häufig
- verhärtete Wundränder sowie
- ein kleiner Fistelgang mit Abszess am Boden der Fissur (zwischen den Schließmuskeln).
Wie entsteht eine Analfissur?
Auslöser einer Analfissur ist in den meisten Fällen harter Stuhl mit Überdehnung des Afters, der starkes Pressen hervorruft, wodurch eine kleine Wunde (erneute Öffnung bei jeder weiteren Stuhlentleerung) entsteht. Der Wundschmerz lässt den Schließmuskel reflexartig verkrampfen. Der Schmerz, den die Darmentleerung verursacht, führt häufig dazu, dass Patienten mit diesem Problem den Stuhlgang hinauszuzögern. Dadurch dickt sich der Stuhl aber immer weiter ein, was die Fissur bei jedem Toilettengang weiter reizt. Weitere Ursachen bzw. Faktoren, die einen Afterriss begünstigen, sind:
- chronische Verstopfung oder längerfristiger Durchfall
- mechanische Schädigungen des Schleimhautepithels durch Manipulationen (z.B. durch Sexualpraktiken wie Analverkehr und/oder das Einführen von Gegenständen in den Analkanal)
- lokale Infektionen wie z.B. eine Kryptitis (Entzündung im Bereich des Enddarms) oder Durchblutungsstörungen
- Hämorrhoiden, weil das vorgeschädigte Anoderm leichter einreißt
- neuromuskuläre Fehlregulationen, die eine erhöhte Spannung des Schließmuskels erzeugen
- eine Schließmuskelenge
- chronisch entzündliche Darmerkrankungen (z.B. Morbus Crohn, Colitis ulcerosa)
- Infektionskrankheiten (z.B. Tuberkulose, Syphilis, AIDS)
Symptome einer Analfissur
Das typischste Symptom eines Afterrisses ist ein stechender, scharfer Schmerz, der sich beim Stuhlgang einstellt und mehrere Minuten anhält. Der Grund für den intensiven Schmerz ist die hohe Zahl an Schmerzrezeptoren im Afterkanal. Ebenfalls typisch sind hellrote Blutspuren am Stuhl oder auf dem Toilettenpapier. Es ist sogar möglich, dass die Wunde im Afterkanal starke und länger anhaltende Blutungen verursacht. Sobald der Schmerz abebbt, wird er durch ein intensives Brennen ersetzt, das bei akuten Rissen mehrere Stunden anhalten kann.

Analfissur – wie lange dauern die Schmerzen an?
Bei der akuten Analfissur tritt der Schmerz plötzlich auf, ist sehr intensiv, aber dauert nur wenige Minuten an. Besteht die Fissur aber schon länger, wird auch der Schmerz früher oder später chronisch. In diesem Fall ist er initial nicht so intensiv, hält dafür aber mehrere Stunden lang an. Häufig gesellen sich auch noch Nässen und Juckreiz im Analbereich hinzu. Die schmerzbedingte Verstopfung lässt den Riss mit der Zeit immer tiefer werden. Übliche, rezeptfrei erhältliche Schmerzmittel wirken hier kaum noch.
Warum heilt die Analfissur nicht?
Eine offene Wunde im Analbereich (und das ist eine Fissur ja) infiziert sich logischerweise leicht mit Keimen aus der Darmflora. Das begünstigt Wundheilungsstörungen. Unbehandelt heilt die Analschleimhaut also nur schwer von alleine. Sie kann sich chronisch entzünden oder sogar eine Analfistel, d.h. einen Kanal, der den inneren Schließmuskel durchbohrt, ausbilden. Passiert das, breitet sich die Entzündung sehr schnell ins umliegende Gewebe aus.
Darüber hinaus kann sich ein Analabszess bilden. Ein Abszess ist eine eitrige Entzündung, die sich im Gewebe abkapselt. Der Analabszess ist als gerötete, prall elastische Schwellung sichtbar, die heftige Schmerzen, Fieber und Schüttelfrost verursachen kann.
Welcher Arzt behandelt Analfissuren?
Diagnostiziert, behandelt und operiert werden Risse in der Afterschleimhaut von Fachärzten für Chirurgie, die auf Erkrankungen im Bereich des Darms und Afters spezialisiert sind. Diese Ärzte nennt man Proktologen. Es ist auf jeden Fall empfehlenswert, Anzeichen für eine Analfissur (z.B. Stechen, Brennen und Blutungen während des Stuhlgangs) so früh wie möglich abklären zu lassen, um Schlimmeres (z.B. einen chronischen Verlauf, der eine OP erforderlich macht) zu vermeiden.
Wie wird eine Analfissur untersucht?
Die Kombination aus Anamnese und körperlicher Untersuchung mit Austastung des Enddarms (unter lokaler Betäubung) führt oft schon zur richtigen Diagnose. Um das Ausmaß des Risses festzustellen und ggf. auch andere Veränderungen (z.B. innere Hämorrhoiden, Abszess) aufzuspüren, bedarf es jedoch einer Enddarmspiegelung (Proktoskopie).
Sieht die Analfissur auffällig aus oder heilt sie selbst nach mehreren Wochen Behandlung nicht ab, führt der Arzt eine Biopsie (Entnahme einer kleinen Gewebeprobe zur feingeweblichen Untersuchung unter dem Mikroskop) durch, um Erkrankungen wie z.B. einen Enddarmkrebs auszuschließen.

Analfissur – Behandlung
Was kann ich selbst tun?
Erste Hilfe bei Analfissuren ist eine Stuhlregulation. Du musst also dafür sorgen, dass deine Ausscheidungen nicht länger hart sind, sondern weich und geformt deinen Darm verlassen. Dies gelingt, indem du auf ballaststoffreiche Kost setzt und reichlich Wasser trinkst (mindestens zwei Liter am Tag). Außerdem solltest du dich möglichst viel bewegen, weil dies die Darmtätigkeit anregt. Bei schlimmen Verstopfungen können Flohsamen oder milde (!) Abführmittel helfen. Sobald dein Stuhl eine normal weiche Konsistenz hat, werden auch die Schmerzen weniger.
Analfissur behandeln mit Salben und Sitzbädern
Es gibt konservative, nicht-operative Therapiemethoden, die den Heilungsprozess beschleunigen. Die gängigste Therapie ist die Behandlung mit Salben, Cremes und/oder Zäpfchen, die schmerzstillende, durchblutungsfördernde und/oder krampflösende Wirkung haben.
Um die Salbe möglichst nahe an die Wunde heranzubringen, genügt es nicht, sie einfach mit dem Finger aufzutragen. Stattdessen solltest du sie entweder mithilfe eines Applikators einbringen oder sie auf eine Mulleinlage auftragen (Analtampon) und diese vorsichtig in den Analkanal einführen. Auf diese Weise stellst du sicher, dass die Wirkstoffe dort bleiben, wo sie wirken sollen. Weitere Möglichkeiten sind:
- Sitzbäder in lauwarmem Wasser ohne Zusätze (entspannt und regt den Blutfluss an)
- Analdehner, d.h. fingerförmige Plastikkegel zur selbstständigen, mehrmals täglichen, vorsichtigen Dehnung des Schließmuskels und Verringerung einer übermäßigen Muskelspannung
- Injektionen von Botulinumtoxin Typ A in den Sphinkter beidseits der Fissur (nur bei extrem hohem Muskeltonus und auch dann maximal drei Monate lang anzuwenden!)
Analfissur OP
Bei chronischen Fissuren, die durch konservative Maßnahmen nicht geheilt werden konnten, ist ein chirurgischer Eingriff notwendig. Die Wahl der Operationstechnik richtet sich dabei nach Lage und Ursache der Fissur sowie weiteren Befunden. Zur Auswahl stehen folgende Techniken der Analfissur OP:
Fissurektomie
Bei der Fissurektomie trägt der Chirurg das gesamte vernarbte, chronisch entzündete Gewebe und, wenn vorhanden, die Vorpostenfalte so wenig invasiv wie möglich ab. Die Wunde wird offen gelassen. Die Heilung nach diesem Eingriff benötigt rund 3 bis 4 Wochen. Im Video unten siehst du, wie eine endoskopische Fissurektomie durchgeführt wird.
Fissurdébridement (Fissurreinigung)
Bei der Fissurdébridement (Fissurreinigung), entfernt der Chirurg sämtliche Faktoren, die eine Heilung der Fissur behindern könnten. Wie beispielsweise Narbengewebe und die meist vorhandene Wächtermariske. Dabei ist zu beachten: Das Ausschneiden der Fissurränder muss nach außen gegen die Haut hin erfolgen, sodass eine nach außen gerichtete Wunde entsteht. Außerdem wird ein 1 bis 2 cm großes Drainagedreieck offen gelassen, das den Abfluss von Wundsekret ermöglicht. Die vollständige Heilung nach diesem Eingriff braucht etwa 4 bis 6 Wochen.
Laterale Sphinkterotomie
Die laterale Sphinkterotomie bezeichnet eine teilweise Durchtrennung des internen Schließmuskels. Ziel ist es, den Schließmuskelkrampf endgültig zu durchbrechen. Die laterale Sphinkterotomie liefert sehr gute Resultate mit wenigen Rückfällen, beinhaltet jedoch die Gefahr einer dauerhaften Stuhlinkontinenz, die sich oft erst etliche Jahre nach der Operation zeigt. Entsprechend sind hier vorab sorgfältige Nutzen-Risiko-Abwägungen zu treffen.
V-Y Flap
Ein V-Y Flap (Deckung der Fissur mit einem Hautlappen) sieht die Abdeckung des Risses mit einem kleinen Hautlappen aus der Analregion vor. Diese Methode wird häufig angewandt, wenn der erste Eingriff (z.B. ein Fissurdebridement) nicht erfolgreich bzw. nicht erfolgreich genug war. Entscheidend für die Heilung ist, dass postoperativ ein weicher Stuhlgang herrscht, weshalb die Einnahme von milden Abführmitteln erfolgt.
Wie lange im Krankenstand nach Analfissur OP?
Wenn ein Riss in der Schleimhaut des Afters operiert werden muss, steht dir theoretisch ein relativ langer Krankenstand bevor. Für die Zeit des Spitalaufenthalts (zwischen zwei Tagen und einer Woche) bist du natürlich sowieso krankgeschrieben. Je nach Verlauf der Wundheilung dauert die Krankschreibung nach der Entlassung aus dem Spital noch eine bis drei zusätzliche Woche(n).
Analfissur OP und Behandlung in Wien
OA Dr. Thomas Winkler – Analfissur Behandlung Wien 1010
OA Dr. Thomas Winkler ist u.a. Spezialist für Gefäßchirurgie im Mastdarm- und Rectum-Bereich. Als solcher behandelt er nicht nur Hämorrhoiden, sondern operiert auch chronische Risse in der Schleimhaut des Afters. Dr. Winkler ist Wahlarzt. Er und sein Team freuen sich über 5 von 5 Sternen auf HEROLD.at.
Kontakt: OA Dr. Thomas Winkler, 1010 Wien
MEDICUM – Analfissur Therapie Wien 1020
Das MEDICUM im zweiten Bezirk steht unter der Leitung von Herrn Dr. Behrooz Salehi und versammelt ein Team von internationalen Ärztinnen und Ärzten vorsteht. Dr. Salehi selbst ist Facharzt für Chirurgie und auf Operationen im Darm- und Afterbereich spezialisiert.
Dr. Peter Krancan – Analfissur Behandlung Wien 1200
Dr. Peter Krancan ist Facharzt für Chirurgie in Wien 20. Er ist u.a. auf Dickdarm- und Venenchirurgie spezialisiert und führt sämtliche erforderlichen proktologischen Operationen durch.Herr Dr. Krancan und sein Team freuen sich über 5 von 5 Sternen bei sechs Bewertungen auf HEROLD.at. Krankenkassen: BVA, ÖGK, KFA, SVS, VA.
Kontakt: Dr. Peter Krancan, 1200 Wien
Dr. univ. Christoph Rötzer – Analfissur Therapie Wien 1030
Dr. med. univ. Christoph Rötzer, MSc, MBA ist Facharzt für Chirurgie mit Schwerpunkt Proktologie im dritten Bezirk. Die Behandlung von Hämorrhoiden, Analfissuren und Analfisteln zählt zu seinen Spezialgebieten. Ein Kassenvertrag besteht nur mit der KFA. Dr. Rötzer und sein Team freuen sich über 5 von 5 Sternen bei 16 Bewertungen auf HEROLD.at.
Dr. univ. Christoph Rötzer, 1030 Wien
OA Dr. Philippe Bull – Analfissur Behandlung Wien 1190
OA Dr. Philippe Bull ist Facharzt für Chirurgie und Spezialist Proktologie im 19. Wiener Bezirk. Im „Darmzentrum“ der Ordination werden u.a. ambulante proktologische Eingriffe wie die Afterriss OP durchgeführt. Dr. Bull und sein Team freuen sich über 4,9 von 5 Sternen bei fünf Empfehlungen auf HEROLD.at. Krankenkassen: BVA, KFA, SVS und VA.
Kontakt: OA Dr. Philippe Bull, 1190 Wien
Dr. med. Martin Scharf – Analfissur Therapie Wien 1060
Dr. med. Martin Scharf ist Facharzt für Innere Medizin und Gastroenterologie, der zusätzlich einen proktologischen Schwerpunkt gewählt hat und u.a. die Therapie und Operation von Analfissuren anbietet. Die Wahlarzt-Ordination befindet sich im sechsten Bezirk.
Dr. med. Martin Scharf, 1060 Wien

Einer Analfissur vorbeugen
Natürlich schützt eine Operation nicht vor dem erneuten Auftreten einer Fissur. Die häufigsten Ursachen hierfür sind Verstopfungen und harter Stuhlgang, die ein erneutes Einreißen der Schleimhaut begünstigen, und eine schlechte Durchblutung des Gewebes im Bereich der Fissur. Dieses Problem wird durch Nikotingenuss verstärkt, weshalb du (wenigstens für einige Wochen nach der OP) mit dem Rauchen aufhören solltest.
Darüber hinaus empfiehlt es sich natürlich, einem Afterriss vorzubeugen, BEVOR sich die (schmerzhaften) Symptome zeigen. Folgendes folgendes du tun, um die Afterschleimhaut gesund zu erhalten:
- Das Richtige essen: Deine Ernährung sollte möglichst ballaststoffreich sein (z.B. viel Gemüse, Vollkorn, Obst).
- Viel trinken: Zeitgleich musst du aber darauf achten, ausreichend Wasser zu trinken, damit die Ballaststoffe deinen Darm möglichst problemlos passieren.
- Viel bewegen: Es muss nicht unbedingt Sport sein, aber du solltest dich viel bewegen, um die Darmtätigkeit anzuregen.
- Schonende Hygiene: Wenn du eine Reizung feststellst, solltest du für einige Zeit dazu übergehen, den After nach dem Stuhlgang schonend auszuduschen, anstatt mit Toilettenpapier zu wischen.

